Якщо повторне дослідження показує такий же результат, то жінці діагностується гестаційний цукровий діабет.
Збій вуглеводного обміну
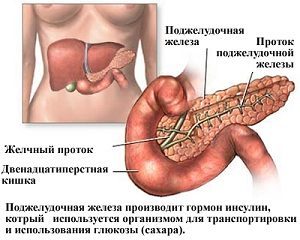
Часто жінки до вагітності не стикалися з проявами збою вуглеводного обміну.
Після пологів показники цукру входять в норму, але сигналізують про ймовірність порушень ендокринної системи в подальшому. Гестаційний діабет вагітних має код по МКБ 10 – О24.4.
Чому виникає захворювання?
- Підшлункова залоза функціонує в посиленому режимі, забезпечуючи виробництво необхідної кількості інсуліну, який коригує рівень цукру в організмі.
- Одночасно інсулін вступає в протиборство з прогестероном – гормоном, який виробляється плацентою, що блокує його дію.
- До того ж гормони призводять до втрати клітинами сприйнятливості до інсуліну, що в результаті сприяє підвищенню концентрації глюкози.
Існують категорії жінок найбільш схильних до виникнення цієї патології. Плануючи вагітність, варто відповідально підійти до попередження можливих ризиків.
Найчастіше глюкоза підвищена у вагітних, у яких зазначається:
- зайва вага;
- спадкові фактори;
- захворювання яєчників;
- вік після 40 років;
- шкідливі звички (куріння, алкоголь);
- гестаційний цукровий діабет в попередню вагітність;
- многоводие;
- внутрішньоутробна загибель плода;
- великий плід;
- раніше встановлені проблеми з виношуванням і народження плодів з патологіями;
- належність до певної національності – у азіаток, латиноамериканок і африканок більш часто відзначається ГСД;
- неодноразові випадки підвищення глюкози в крові в минулому.
За вагітними, які належать до цих категорій, встановлюється посилений контроль лікуючим лікарем.
Загальні симптоми
Ознаки неполадок вуглеводного обміну схожі на прояви інших патологій і для підтвердження діагнозу потрібні додаткові дослідження.
Варто попередити лікаря, якщо стали помітні наступні ознаки:

- підвищена спрага;
- прискорене сечовипускання з запахом ацетону;
- зміна апетиту;
- свербіж в області статевих органів;
- слабкість, дратівливість, порушення сну;
- підвищення тиску, тахікардія;
- проблеми з зором.
Якщо проігнорувати симптоми і не почати вчасно лікування, то діабет здатний привести до серйозних ускладнень:
- розвиток гіперглікемії;
- захворювання нирок;
- погіршення зору;
- гіпертонія, інсульт;
- проблеми з серцем;
- втрата свідомості;
- зниження чутливості;
- низька регенерація пошкоджених тканин.
Чим небезпечний ГСД?
Чи не розпочате своєчасно лікування діабету, пізня постановка на облік у гінеколога або ігнорування рекомендацій лікаря може закінчитися тяжкими наслідками для стану матері і плоду, що розвивається.
Вагітна жінка ризикує отримати такі ускладнення, як:
- порушення функції нирок;
- перспектива розвитку патологій під час наступних вагітностей;
- в поєднанні з ішемією серця захворювання може привести до загибелі жінки в процесі пологів;
- прояв на пізніх термінах гестозу з вираженими набряками, судомами і підвищеннями артеріального тиску;
- ймовірність збою в системі кровообігу, що призводить до виникнення прееклампсії і еклампсії – тяжкий стан, при якому можливий летальний результат;
- важкі пологи з травмами внутрішніх органів в результаті народження великого плоду;
- різке падіння гостроти зору.
Підвищений вміст глюкози робить негативний вплив і на зростаючий плід. На перших місцях періоду виношування підшлункова залоза дитини не здатна виробляти інсулін, тому надмірна кількість глюкози, що надходить від матері провокує появу патологій серцево-судинної системи і мозку малюка. Часто в першому триместрі вагітність закінчується викиднем.
Починаючи з другого триместру, на тлі діабету матері у дитини з’являються такі відхилення в розвитку:
- великий розмір з порушенням пропорцій тіла – широкі плечі, великий живіт, значна жировий прошарок і маленькі кінцівки розвиваються від зайвого перегодовування глюкозою;
- після народження у дитини спостерігається пожовтіння шкірних покривів, набряклість;
- можливе утворення тромбів в судинах в результаті підвищеної в’язкості крові;
- порушення дихальної діяльності, задуха.
Через вроджених патологій смертність новонароджених в перші тижні життя становить близько 80%.
Згодом у малюків, що народилися від непролеченний матерів, розвивається ожиріння і цукровий діабет 2 типу.
Діагностика патології
У жіночій консультації вагітній жінці регулярно призначається дослідження крові на глюкозу.
Норма показників концентрації цукру:
- при аналізі на порожній шлунок – не більш 6 ммоль / л
- при дослідженні через дві години після трапези – менше 7 ммоль / л
При завищених результатах застосовується тест на глюкозу, який вимагає дотримання правил:
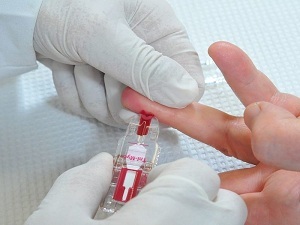
- за три дні до дослідження не змінювати звички, харчування і спосіб життя;
- кров здається на порожній шлунок;
- через 5 хвилин потрібно випити розчин глюкози з водою;
- через 2 години дослідження повторюють.
Патологія діагностується, якщо показники рівня цукру:
- на порожній шлунок – більше 6 ммоль / л
- після прийому глюкози – більше 7 ммоль / л
При допустимих показниках на 7 місяці тест повторюють. Саме в цей час збільшується вироблення гормонів, і результати будуть більш достовірними.
Методи лікування
Після підтвердження діагнозу спостерігати за рівнем глюкози доведеться частіше.
Вагітна отримує такі клінічні рекомендації:
- регулярно здавати сечу на аналіз, щоб вчасно виявити кетонові тіла;
- самостійно стежити за рівнем цукру 4 рази за день на порожній шлунок і через 2 години після вживання їжі;
- регулярно вимірювати тиск;
- не переїдати – вага не повинна збільшитися більш ніж на 12 кг;
- скорегувати раціон;
- більше рухатися.
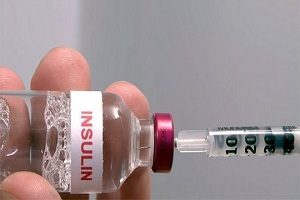
Якщо рівень глюкози не знижується, лікар призначає ін’єкції інсуліну. Доза препарату розраховується залежно від тяжкості перебігу ускладнення.
Ін’єкції потрібно робити одноразовими шприцами і не дезінфікувати шкіру спиртом, так як спирт теж нейтралізує інсулін.
Дієта для нормалізації стану
Зміна раціону є ефективним способом нормалізації концентрації цукру в крові. Харчуватися слід часто і невеликими порціями, не забуваючи випивати в день 2 літри чистої води.
Кількість швидких вуглеводів необхідно знизити до мінімуму, а збільшити дозу білків і клітковини. Добова норма не повинна перевищує 1800 калорій і складатися з 30% білків, 40% складних вуглеводів і 30% жирів. Сніданок і останній перекус повинен складатися з вуглеводів.
Основою меню повинні стати:
- рибні та м’ясні продукти з низьким вмістом жиру;
- каші і круп’яні гарніри;
- молочні продукти і сири, вершки і масло підвищеної жирності обмежити до мінімуму;
- продукти з сої, сочевиця;
- більше фруктів і овочів;
- морепродукти.

А ось морозиво, особливо приготоване в домашніх умовах, буде корисним і легким десертом. Від смажених страв доведеться відмовитися і віддавати перевагу варінні на пару, гасіння і запікання. Про солодощі, хліб і здобу доведеться забути.
Слід виключити такі продукти, як:
- ковбасні вироби і жирні страви;
- копчені і консервовані продукти;
- м’ясні напівфабрикати;
- жирні соуси;
- солодкі фрукти (диня, банан);
- газовані напої.
Після узгодження з лікарем для зниження цукру можна використовувати фітотерапію:
- свіжий капустяний і морквяний сік підтримає роботу підшлункової залози;
- 50 г листя чорниці настояти 30 хвилин в літрі окропу і пити по половині склянки 4 рази на день;
- корисно приймати відвари ромашки, конюшини, є свіжу журавлину, малину, обліпиху.
Фізичні вправи

Виконувати вправи потрібно, орієнтуючись на власне самопочуття і не доводячи до появи запаморочення, задишка і травм. При появі болю в животі тренування необхідно припинити і проконсультуватися з лікарем.
Займаючись фізкультурою, варто виключити вправи на м’язи преса. Краще виконувати нахили, повороти, обертання тулубом. Корисні будуть плавання, прогулянки, заняття аквааеробікою. Не рекомендується займатися травмонебезпечними видами спорту: катання на велосипеді, ковзанах, лижах, кінний спорт.
Перевіряти рівень глюкози потрібно до занять і після. Інсулінові ін’єкції разом з фізкультурою можуть сприяти різкого падіння концентрації цукру в крові. Після зарядки варто перекусити соком або фруктом, щоб виключити гіпоглікемію.
Гестаційний діабет і пологи
У більшості випадків симптоми діабету після пологів пропадають, і показник глюкози входить в норму. Тільки четверта частина жінок стикається з прогресуванням цукрового діабету після закінчення вагітності.

Вагітність, що протікає з гестаційним діабетом, може спровокувати затримку розвитку плода або його великі розміри. У цьому випадку проводять кесарів розтин, щоб знизити ризик виникнення родових травм у дитини.
У новонародженого спостерігається низький рівень глюкози в крові, що не вимагає корекції і відновлюється після годування.
Після пологів контроль за концентрацією цукру у матері і дитини триває ще деякий час.
Профілактика захворювання
Патологія може виникати в період виношування навіть у зовсім здорової жінки, у якої показники цукру в аналізах завжди були в нормі. Якщо ж підвищення глюкози вже спостерігалося під час минулої вагітності, то висока ймовірність повернення симптомів діабету.
Зменшити ризик розвитку ускладнення допоможе дотримання заходів профілактики:
- Необхідно контролювати свою вагу, плануючи вагітність і весь період виношування.
- Раціон вагітної повинен бути збалансованим і не містити страв, здатних підвищити глюкозу в крові (солодощі, борошняні страви, крахмалосодержащие продукти).
- Позбутися від шкідливих звичок. Нікотин і алкоголь викликають зростання рівня цукру.
- З обережністю приймати протизаплідні засоби перед плануванням вагітності і після народження дитини.
- Деякі лікарські препарати, такі як Преднізолон, можуть знижувати сприйнятливість клітин до дії інсуліну.
- Регулярно вимірювати тиск. Гіпертонія часто провокує підвищення глюкози.
- Відвідування лікаря з ранніх строків вагітності і виконання всіх його рекомендацій.
- Спокійні прогулянки на свіжому повітрі, дозовані фізичні навантаження і повноцінний сон дозволять вагітності протікати спокійно і без ускладнень.
Рекомендуємо інші статті по темі
Гестаційний діабет при вагітності, дієта і норма показника цукру
Вагітна жінка іноді отримує діагноз гестаційний діабет, який має неприємні наслідки для дитини.
Хвороба виникає навіть у людей з відмінним здоров’ям, раніше не відчували проблем з високою глюкозою в крові.
Варто докладніше дізнатися про ознаки захворюваннях, що провокують факторах і ризики для плода. Лікування призначається лікарем, а його результати ретельно відстежуються до пологів.
Що таке гестаційний діабет
Інакше цукровий діабет вагітних називається гестаційним (ГСД). Виникає він при виношуванні плоду, вважається «преддиабетом». Це не повноцінна хвороба, а лише схильність до нетолерантності до простих цукрів.
Гестаційний діабет у вагітних вважається показником ризику виникнення справжнього захворювання другого типу. Хвороба може зникати після народження малюка, але іноді розвивається далі.
Щоб їй запобігти, призначають лікування і ретельне обстеження організму.
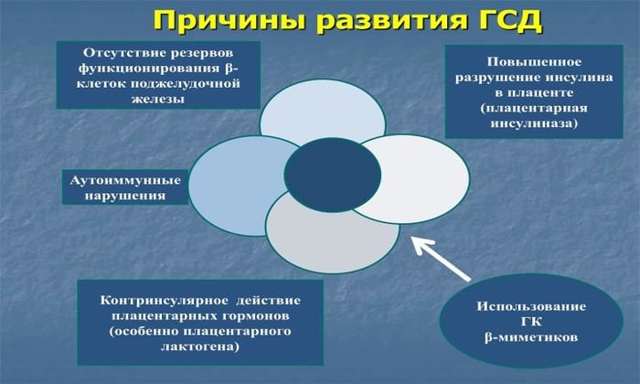
Причиною розвитку захворювання вважається слабка реакція організму на власний інсулін, вироблений підшлунковою залозою. Порушення з’являється через збій гормонального фону. Факторами виникнення діабету гестаційного типу вважаються:
- надлишкова маса тіла, порушення обміну речовин, предожіреніе;
- спадкова схильність до загального цукрового діабету в популяції;
- вік після 25 років;
- попередні пологи закінчилися народженням дитини від 4 кг ваги, з широкими плечима;
- в анамнезі вже був ГСД;
- хронічне невиношування;
- многоводие, мертвонародження.
Вплив на вагітність
Негативним вважається вплив цукрового діабету на вагітність. Жінка, яка страждає захворюванням, отримує ризик мимовільного аборту, пізнього гестозного токсикозу, інфікування плода та багатоводдя. На здоров’я матері ГСД при вагітності здатний вплинути таким чином:
- розвитокгіпоглікемічного нестачі, кетоацидозу, прееклампсії;
- ускладнення судинних захворювань – нефро-, нейро- і ретинопатії, ішемії;
- після пологів у ряді випадків з’являється повноцінна хвороба.

Чим небезпечний гестаційний цукровий діабет для дитини
Не менш небезпечними є наслідки гестаційного діабету для дитини. Зі збільшенням цукрів в материнській крові спостерігається зростання дитини.
Це явище укупі з надмірною масою називається макросоміей, доводиться на третій триместр вагітності. Розміри голови і мозку залишаються нормальними, а великі плечі можуть викликати проблеми при природному проході по родових шляхах.
Порушення росту призвело до ранніх пологів, травмування жіночих органів і дитини.
Крім макросоміі, що приводить до незрілості плода і навіть смерті, ГСД несе такі наслідки для дитини:
- вроджені вади організму;
- ускладнення на перших тижнях життя;
- ризик діабету першого ступеня;
- хворобливе ожиріння;
- порушення дихання.
Норми цукру при гестаційному діабеті у вагітних
Запобігти розвитку небезпечної хвороби здатне допомогти знання норм цукру при гестаційному діабеті у вагітних. Лікарі рекомендують жінкам в групі ризику постійно моніторити концентрацію глюкози – до прийому їжі, після закінчення години після. Оптимальна концентрація:
- натщесерце і вночі – не менше 5,1 ммоль / літр;
- після закінчення години після їжі – не більше 7 ммоль / л;
- відсоток гликированного гемоглобіну – до 6.
Ознаки діабету у вагітних
Гінекологи виділяють наступні початкові ознаки цукрового діабету у вагітних жінок:
- збільшення маси тіла;
- часте об’ємне сечовипускання, запах ацетону;
- сильна спрага;
- швидка стомлюваність;
- відсутність апетиту.
Якщо цукровий діабет вагітних не контролювати, то захворювання може викликати ускладнення з негативним прогнозом:
- гіперглікемія – різкі скачки цукрів;
- сплутаність свідомості, непритомність;
- високий тиск, болі в серці, інсульт;
- ураження нирок, кетонурія;
- зниження функціональності сітківки очей;
- повільне загоєння ран;
- інфекції тканин;
- оніміння ніг, втрата чутливості.

Діагностика гестаційного цукрового діабету
Виявивши фактори ризику або симптоми хвороби, лікарі проводять оперативну діагностику гестаційного цукрового діабету. Проводиться здача крові натще. Оптимальні рівні вмісту цукру коливаються в межах:
- з пальця – 4,8-6 ммоль / л;
- з вени – 5,3-6,9 ммоль / л.
Аналіз на цукровий діабет при вагітності
Коли попередні показники не вкладаються в норму, проводять глюкозотолерантний аналіз на цукровий діабет при вагітності. Тест включає два вимірювання і потребує виконання правил обстеження хворий:
- за три доби до аналізу не міняйте режим харчування, дотримуйтеся звичайного фізичного навантаження;
- за ніч до тесту не рекомендується нічого їсти, аналіз робиться натще;
- береться кров;
- протягом п’яти хвилин хвора приймає розчин з глюкози і води;
- через дві години ще береться проба крові.
Діагноз маніфестний (виявляється) ГСД ставиться згідно з установленими критеріями концентрації глюкози в крові за трьома лабораторним пробам:
- з пальця натщесерце – від 6,1 ммоль / л;
- з вени натщесерце – від 7 ммоль / л;
- після прийняття глюкозного розчину – понад 7,8 ммоль / л.
Визначивши, що показники в нормі або низькі, лікарі призначають тест повторно в період 24-28 тижнів, тому що тоді зростає рівень гормонів.
Якщо провести аналіз раніше – ГСД годі й виявити, а пізніше – вже не можна запобігти появі ускладнень у плода. Деякі лікарі проводять дослідження з різною кількістю глюкози – 50, 75 і 100 г.
В ідеалі зробити глюкозотолерантний аналіз потрібно ще при плануванні зачаття.
Лікування гестаційного цукрового діабету у вагітних
Коли лабораторні проби показали ГСД, призначається лікування цукрового діабету при вагітності. Терапія полягає в:
- правильне харчування, дозуванні вуглеводної їжі, підвищення білків в раціоні;
- нормальної фізичної активності, її рекомендовано підвищити;
- постійному гликемическом контролюванні цукрів в крові, кетонових продуктів розпаду в сечі, тиску;
- при хронічній підвищеної концентрації цукру призначається інсулінотерапія у вигляді ін’єкцій, крім неї інших ліків не призначають, тому що цукрознижуючі таблетки негативно діють на розвиток дитини
При якому цукрі призначають інсулін при вагітності
Якщо гестаційний діабет при вагітності тривалий, а цукор не знижується, призначається інсулінотерапія з метою запобігання розвитку фетопатии.
Також інсулін приймають при нормальних показаннях цукру, але при виявленні надмірного росту плода, набряку його м’яких тканин і багатоводдя. Ін’єкції препарату призначають на ніч і натще.
Точний розпорядок прийому дізнайтеся у ендокринолога після консультації.
Дієта при гестаційному цукровому діабеті вагітних
Одним з пунктів лікування захворювання вважається дієта при гестаційному діабеті, яка допомагає утримувати нормальний цукор. Існують правила, як знизити цукор при вагітності:
- виключіть з меню ковбасні вироби, копченості, жирне м’ясо, віддавайте перевагу пісної птиці, яловичині, рибі;
- кулінарна обробка їжі повинна включати запікання, варіння, використання пара;
- їжте молочні продукти з мінімальним відсотком жирності, відмовтеся від вершкового масла, маргарину, жирних соусів, горіхів і насіння;
- без обмежень допускається вживати овочі, зелень, гриби;
- їжте часто, але мало, кожні три години;
- добова калорійність не повинна перевищувати 1800 ккал.

Пологи при гестаційному діабеті
Щоб розродження при гестаційному цукровому діабеті пройшло нормально, потрібно виконувати приписи лікаря. Небезпекою для жінки і малюка може стати макросомія – тоді природні пологи неможливі, призначається метод кесаревого розтину.
Для матері пологи в більшості ситуацій означають, що цукровий діабет під час вагітності більше не є небезпечним – після виходу плаценти (дратівної фактора) небезпека проходить, а повноцінна хвороба розвивається в чверті випадків.
Півтора місяці після народження малюка кількість глюкози має вимірюватися регулярно.
Важливе про цукровий діабет при вагітності гестаційного типу
Цукровий діабет – це таке захворювання, яке, як відомо, безпосередньо пов’язане не тільки з порушенням співвідношення інсуліну, але ще і з дестабілізацією його активності.
Все це в нормі є гарантією забезпечення транспорту глюкози з крові до різних клітин людського організму.
У тому ж випадку, коли організм втрачає здатність розробляти інсулін в необхідному співвідношенні або ж раціонально його використовувати, збільшується співвідношення глюкози в крові. Чим же характеризується гестаційний цукровий діабет при вагітності і що можна про нього сказати?
Про недугу
Є особлива форма цукрового діабету, яка в деяких випадках формується у вагітних (від трьох до п’яти відсотків випадків). У цих жінок до настання вагітності які раніше не збільшувалося співвідношення глюкози в крові. Це і є гестаційний діабет, який формується виключно під час вагітності, приблизно після 20-того тижня.
Якщо представниця жіночої статі зіткнулася з будь-яким діабет, будь він стандартним або гестаційним, занадто великі запаси глюкози починають накопичуватися в самому плоді, в результаті чого перетворюються в жир. У дітей з підвищеним розвитком підшкірного і жирового шару ймовірно пошкодження кісток області плечей в перебіг пологів.
Крім цього, у подібних дітей підшлункова залоза починає виробляти збільшене співвідношення інсуліну, що робиться з метою утилізації надійшов від матері цукру, на що впливає гестаційний діабет.
У зв’язку з цим у них може бути виявлено мале співвідношення глюкози в крові. Крім того, у таких дітей:
- збільшується ризик формування розладів, які пов’язані з дихальними функціями;
- в подальшому у них збільшується ймовірність появи ожиріння;
- в більш дорослому віці – виявлення діабету другого типу.

Гестаційний діабет, як правило, завершується після пологів. У тих, хто зіткнувся з представленої формою хвороби при першій вагітності, можливість того, що вона ж буде діагностований при інших вагітностях, дорівнює приблизно двом третинам.
Крім цього, в певних ситуаціях формується також і діабет другого типу, але з плином часу і при нестачі вітамінів в організму. У деяких ситуаціях після пологів виявляється діабет першого або другого типу, про який представниця жіночої статі не підозрювала до цього.
Безумовно, гестаційний діабет потребує обов’язкового лікування.
Про причини
Окремо слід зупинитися на тих причинах, які впливають на те, що проявляється представлене захворювання. При цьому слід зазначити, що наявність деяких з них далеко не завжди свідчить про ймовірність того, що гестаційний діабет проявиться саме у даній породіллі.
Однак, чинники, які впливають на його формування наступні: генетичний фактор, як уже зазначалося раніше, а також аутоімунні захворювання.
Про другий чинник необхідно розповісти більш докладно, тому що в подібному випадку відбувається руйнування клітин підшлункової залози, яка і відповідає за вироблення інсуліну.
Крім того, на те щоб сформувався гестаційний діабет, впливає також:
- вірусне інфікування, нехай навіть і незначне, при якому відбувається пошкодження підшлункової залози;
- неправильний спосіб життя (куріння, зловживання алкоголем);
- неграмотно складена дієта, що завдає шкоди організму.
Про симптоми

У багатьох випадках гестаційний діабет проходить без будь-яких симптомів, але в деяких випадках все-таки можуть бути відзначені певні симптоми, які зводяться до рясного сечовипускання, яке багато вагітних жінок сприймають як нормальне явище при їхньому фінансовому стані. Тому представлений ознака досить складно «вичленувати» з багатьох інших.
Ще одним очевидним симптомом слід вважати проблеми із зоровими функціями, сильну спрагу і загальну постійну втому. Найчастіше, коли всі позначені симптоми вже є в наявності – це є свідченням того, що гестаційний діабет вже знаходиться на досить запущеній стадії, що, безумовно, може виявитися небезпечним не тільки для матері, але і для дитини.
У зв’язку з цим обов’язково необхідно повідомляти про кожен із симптомів лікуючого акушера-гінеколога, який визначить профілактику і необхідне лікування.
Про лікування
Безумовно, гестаційний цукровий діабет в обов’язковому порядку повинен бути вилікуваний. Суть полягає в тому, що в переважній більшості випадків не тільки дієта, але і різні фізичні вправи дають можливість утримувати ситуацію під постійним наглядом.
Такі фахівці, як акушер-гінеколог і ендокринолог зможуть розповісти про те, як необхідно харчуватися, щоб отримувати мінімальну співвідношення цукру разом з їжею.
Глюкометр Омрон: технічні характеристики і переваги
Представницям жіночої статі потрібно переглянути власне звичне меню, щоб можна було отримувати вуглеводи виключно із зернових компонентів, білки – з більш пісних продуктів, а жири – виключно такі, які легко обробляються і дають лише користь організму вагітної жінки.

У тому випадку, якщо був відзначений надмірна вага до настання вагітності, фахівці порадять спостерігати за ступенем калорійності їжі, а також присвячувати оптимальним навантаженням фізичного плану не більше 30-ти хвилин на добу. Це допоможе звести гестаційний цукровий діабет до мінімуму, а також підтримувати без сумніву ідеальне загальний стан здоров’я.
Також відповідно до радою лікаря, може знадобитися придбання експрес-тесту, який дає можливість контролювати співвідношення глюкози в крові. Це дає можливість визначити те, наскільки зусилля впливають на загальну оптимізацію стану в плані здоров’я.
Крім того, фахівець може вказати на необхідність здійснення позапланового ультразвукового дослідження плоду, або УЗД. Це дає можливість зрозуміти і визначити те:
- як відбувається ріст дитини;
- яке співвідношення специфічної амніотичної рідини в області матки.
Цілком ймовірно також, що в рамках ретельного та ефективного лікування доведеться проводити УЗД щомісяця з 28-ій із 36-ий тиждень вагітності. Важливо пам’ятати, що саме постійний контроль і профілактика дадуть можливість не просто перемогти гестаційний цукровий діабет, а й допоможуть з’явитися на світло здоровій дитині, а також збережуть здоров’я жінки.
Про профілактику
Говорячи про грамотної профілактики, важливо відзначити, що цей процес повинен бути постійним і як можна більш тривалим. Лише в цьому випадку цукровий діабет як такої буде зведений на «ні».
У чому ж полягає така профілактика? Перш за все, в дієтотерапії, яка має на увазі зниження кількість жирів і вуглеводів, але оптимальне або навіть збільшене – білків.
Не менш важливо, щоб ці заходи були узгоджені з ендокринологом.
Для компенсації цукрового діабету в раціоні завжди має бути багато клітковини рослинного типу, а також свіжі ягоди і фрукти.
Харчування обов’язково повинно проводитися незначними порціями, які відповідають правильному харчуванню.
Всі представлені заходи слід вважати обов’язковими і повинні беззастережно дотримуватися, тому що гестаційний цукровий діабет – це серйозна недуга, що вимагає адекватного лікування.
Гестаційний діабет цукровий при вагітності: дієта, меню, симптоми, МКБ-10, показники, рекомендації, чим небезпечний, інсулін
Гестаційний цукровий діабет (ГСД) – порушення вуглеводного обміну, яке формується тільки в період виношування дитини, приблизно після 20 тижнів.
Причиною формування ГСД є знижена сприйнятливість клітин і тканин до свого інсуліну (інсулінорезистентність), це пов’язано з великим вмістом в крові гормонів «вагітності».
Після пологів рівень глюкози повертається в норму, проте, можуть бути випадки формування СД 1 або 2 типу.

Причини захворювання
До факторів формування ГСД відносять:
- Вік більше 25 років, якщо більше 40 – ризики збільшуються вдвічі;
- Ожиріння, багатоводдя, наявність ЦД у родичів;
- Аборти, завмирання вагітності, викидні;
- Пороки розвитку у попередніх дітей;
- Попередній малюк при народженні мав вагу понад 4 кг, з широким плечовим поясом, широкої окружністю живота;
- тютюнопаління;
- мертвонародження;
- ГСД в попередні вагітності;
- Хронічне невиношування плоду (більше 3 самостійних викиднів в 1 або 2 триместрі);
- Вірусні інфекції (кір, краснуха);
- Аутоімунні захворювання;
- Раси з небілою шкірою;
- Полікістоз яєчників.
Симптоми гестаційного діабету
Для гестаційного діабету характерні наступні симптоми:
- Посилене почуття спраги, сухість ротової порожнини, навіть після споживання великої кількості рідини ці стани не проходять;
- Поліурія, збільшення об’єму сечі, часті позиви до сечовипускання;
- Зниження активності, млявість, пригніченість – не проходять навіть після повноцінного відпочинку, сну;
- Різке збільшення маси тіла;
- Зниження апетиту (при цьому вага продовжує збільшуватися);
- Повільне загоєння ранок;
- Затуманення зору; свербіж в області геніталій.
Діагностика
Висновок ГСД лікар може поставити на підставі скарг вагітної, зборі анамнезу (чим закінчилася попередня вагітність, перенесені інфекції, чи є найближчі родичі з СД і інше), при огляді (стопи, ранки), на основі результатів лабораторних досліджень.
Всі жінки в період між 24-28 тижнів вагітності проходять скринінгове обстеження, яке складається з орального тесту толерантності організму до глюкози. Для цього на голодний шлунок випивають розчин глюкози, через 20 хв. здійснюють забір крові з вени. Якщо результати 7,7 ммоль / л і вище, це говорить про наявність ГСД.
Якщо є підозра на ГСД, і скринінг показав підвищення цукру, призначають такі дослідження для підтвердження діагнозу:
|
Ускладнення, які можуть спостерігатися при ГСД:
- Гіперглікемія – різке підвищення цукру крові;
- Гіпоглікемія – раптове зниження цукру в крові;
- Високий артеріальний тиск;
- Хвороби серця; інсульт;
- Діабетичне ураження нирок;
- Поразка судин сітківки – зниження зору, аж до сліпоти, катаракта;
- Гангрена (омертвіння тканин) зазвичай стопи або великих пальців ніг;
- Інфекційні процеси (уражаються шкірні покриви, м’які тканини, піхву);
- Нейропатії – оніміння кінцівок, втрата чутливості в стопах;
- Розвиток пізнього гестозу, слабкій пологовій діяльності;
- Багатоводдя, гіпоксія плода (кисневе голодування);
- Післяпологові кровотечі.
Якщо мати хвора на діабет, у дитини можливі наступні негативні наслідки:
- Травмування плечових кісток при пологах – надлишковий розвиток підшкірно-жирового шару
(діабетична фетопатія); - Підшлункова залоза продукує підвищену кількість інсуліну – у дитини може спостерігатися зниження рівня цукру;
- Дихальні розлади;
- Ацидоз (скупчення рідини в черевній порожнині);
- Схильність до ожиріння;
- Інфікування малюка; жовтяниця;
- Затримка психічного розвитку;
- У дорослому віці ризик розвитку ЦД 2 типу.
Лікування гестаційного діабету
Якщо у вагітної жінки діагностували гестаційний діабет, то в першу чергу їй призначають дієту, помірні фізичні навантаження, рекомендують вимірювати цукор 5-6 разів протягом дня. Також важливо регулярно здавати аналіз сечі на наявність кетонових тіл, контролювати артеріальний тиск.
Важливо знати, що при ГСД цукрознижувальні таблетки застосовувати заборонено (впливають на плід, надходячи через кровотік в плаценту).
При неефективності фізичних навантажень і лікувальної дієти жінці призначають уколи інсуліну (не робить ніякого впливу на розвиток дитини, не надходить з молоком малюкові в організм).
Схему інсулінотерапії підбере лікуючий лікар, залежно від рівня цукру, наявності ускладнень. Лікар також навчить користуватися апаратом для вимірювання рівня цукру в домашніх умовах – глюкометром. Пояснить, як і куди можна ставити інсулін:
- Передпліччя – для інсуліну середньої тривалості дії;
- Область живота – для інсуліну ультракороткої дії;
- Сідниці – для пролонгованої (продовженого) дії;
- Стегно – для інсуліну пролонгованої дії.
При гестаційному діабеті, на відміну від СД 1 типу, власне вироблення інсуліну підшлунковою залозою збережена, тому доза інсуліну підбирається значно нижче. Буває досить ін’єкцій короткого впливу перед споживанням їжі, щоб стабілізувати рівень цукру.
Важливо враховувати, що в першому триместрі потреба в інсуліні знижена, у другому – показники в потреби зростають, і в третій триместр потреба знову знижується.
Наявність блювоти у вагітної після введення інсуліну може призвести до гіпоглікемічного стану. Тому, якщо є схильність до блювотних позивів, лікар змінює умови інсулінотерапії, але ні в якому разі не скасовує (зазвичай при блювоті перед сніданком вводять повну дозу середньої тривалості інсуліну і зовсім невелика кількість інсуліну короткої дії).
Необхідно здійснювати догляд за ногами, так як під час виношування плоду ризики формування патологічних станів (гангрена, грибкові ураження) різко зростають. Це відбувається за рахунок зниження захисних функцій організму, підвищеного навантаження на нижні кінцівки (збільшення маси тіла, зниження імунних сил).
- Оглядати стопи на наявність мозолів, подряпин, натоптишів;
- Витирати стопи насухо, особливо міжпальцеві області для попередження зростання грибкової флори;
- Щодня міняти шкарпетки, колготки, панчохи. Носити шкарпетки з бавовни – запобігає потіння ніг;
- Правильно підібрати взуття, щоб була зручною, з натуральних матеріалів, щоб шкіра ніг могла дихати;
- Мити ноги щодня теплою водою з милом;
- Чи не рекомендовано ходити босоніж (ні вдома, ні на вулиці);
- Шкірні покриви стоп, п’ят пом’якшувати ланоліном, але не можна наносити між пальців. Якщо ноги сильно потіють можна використовувати присипку (спеціальна, дитяча);
- Акуратно підстригати нігті, обробляти нерівні краї пилкою;
- Регулярно перевіряти взуття на наявність тріщин, шорсткостей, будь-яких нерівностей – можуть травмувати шкірні покриви, викликати роздратування.
Чи не рекомендовано:
- Використовувати пластирі для лікування мозолів;
- Тримати ноги в гарячій ванні, обливати їх.
Харчування при гестаційному цукровому діабеті
Споживати їжу при ГСД потрібно не менше 6 разів за день (3 основних прийому їжі, 3 перекусу), невеликими порціями. Це потрібно для того, щоб протягом дня не відбувалося різких перепадів рівня глюкози.
Потрібно повністю відмовитися від споживання вуглеводів, які швидко засвоюються (картопля, солодощі), калорійність розраховують за принципом 30─35 ккал на кг ваги.
Рідини в день потрібно споживати не менше 1,5 літра, сіль обмежують до споживання 8-10 гр.
| Продукти, які потрібно обмежувати | Продукти, які рекомендовані при ГСД |
|
|
Фізичні вправи
Вагітним з ГСД можна здійснювати прогулянки на свіжому повітрі по кілька годин, 2-3 рази за тиждень, можливо заняття в басейні. Рекомендується робити вправи, які можна виконувати самостійно:
Вставання навшпиньки. Дотримуючись руками за стілець по черзі вставати на пальці ніг і повільно опускатися вниз. Виконувати потрібно 20 разів і більше.
Розтяжка литкових м’язів. Спертися руками об стіну, ноги розташувати трохи подалі від стінки, вся підошва ніг повинна щільно прилягати до підлоги. Згинати руки в ліктьових суглобах 10 – 15 разів, при цьому спина і коліна повинні залишатися прямими, а п’яти не відриватися від підлоги. При кожному згинанні затримувати руки на 10 сек.
Махи ногами. Положення стоячи, триматися за стіл, встати однією ногою на книгу або іншу якусь невисоку поверхню, інша нога повинна злегка провисати. Розмахувати ногою (яка на вазі) взад і вперед 10 разів, потім поміняти ноги і повторити махи.
Присідання. Положення, стоячи, тримаючись за стілець, виконувати глибокі присідання з рівною спиною 10 раз (можна почати з 5 разів поступово збільшуючи навантаження).
Катання м’яча. Сісти на стілець зі спинкою, ноги розташувати на гумовий м’яч, захоплювати м’ячик, пальцями ніг катати його, виконати 10 – 15 разів.
Профілактика
Профілактичними заходами для попередження формування ГСД є:
- Чи не зловживати цукерками, рафінованим цукром – простими вуглеводами, жирами, сіллю;
- При надмірній вазі постаратися його знизити;
- Щодня робити зарядку;
- Більше часу проводити на свіжому повітрі (піші прогулянки, біг, їзда на велосипеді);
- Спостереження за рівнем цукру раз на рік – здача аналізу (якщо вік більше 40 2 рази за рік, при наявності СД у найближчих родичів 3 рази в рік);
- Правильно справлятися зі стресовими ситуаціями;
- Постаратися уникати інфекційних, вірусних захворювань;
- Відмовитися від шкідливих звичок (зокрема від тютюнопаління).
Гестаційний цукровий при вагітності – поради лікаря
Сьогодні в епоху високого розвитку інформаційних технологій і, тим самим, активної популяризації знань про різні захворювання населення, в т.ч.
в період вагітності, вдосконалення методів планування сім’ї, актуальним є підвищення знань жінок планують вагітність про ризик розвитку гестаційного цукрового діабету для своєчасного звернення за медичною допомогою в висококваліфіковані медичні установи, де цією проблемою займаються лікарі з великим клінічним досвідом ведення таких пацієнток.
Гестаційний цукровий діабет розвинулася під час вагітності – характеризується гіперглікемією (підвищений рівень глюкози в крові). У ряді випадків дане порушення вуглеводного обміну може передувати вагітності і бути вперше виявлено (діагностовано) тільки в період розвитку даної вагітності.
В організмі матері під час вагітності відбуваються фізіологічні (природні) зміни обміну речовин, спрямовані на нормальний розвиток плода – зокрема, постійне надходження через плаценту поживних речовин.
Основним джерелом енергії для розвитку плода і роботи клітин його організму служить глюкоза, яка безперешкодно (за допомогою полегшеної дифузії) проникає через плаценту, плід самостійно синтезувати її не може. Роль провідника глюкози в клітину грає гормон «інсулін», який виробляється в β-клітинах підшлункової залози. Інсулін так само сприяє «запасання» глюкози в печінці плода.
Амінокислоти – головний будівельний матеріал для синтезу білка в організмі плода, необхідний для росту і ділення клітин, – надходять енергозалежною шляхом, тобто за допомогою активного перенесення через плаценту.
В організмі матері для підтримки балансу енергії формується захисний механізм ( «феномен швидкого голодування»), що має на увазі моментальну перебудову обміну речовин – переважне розщеплення (ліполіз) жирової тканини, замість розщеплення вуглеводів при найменшому обмеженні надходження глюкози до плоду – в крові підвищуються кетонові тіла (продукти метаболізму жиру токсичні для плоду), які так само безперешкодно проникають через плаценту.
З перших днів фізіологічної вагітності у всіх жінок відбувається зниження рівня глюкози крові натще внаслідок прискореного виведення її з сечею, зниження синтезу глюкози в печінці, споживання глюкози фетоплацентарного комплексу.
У нормі при вагітності глюкоза в крові натще не перевищує 3,3-5,1 ммоль / л. Рівень глюкози крові через 1 годину після їжі у вагітних вище, ніж у невагітних, але не перевищує 6,6 ммоль / л, що пов’язано зі зниженням рухової активності шлунково-кишкового тракту і подовженням часу всмоктування вуглеводів надходять з їжею.
В цілому у здорових вагітних коливання глюкози в крові відбуваються в дуже вузьких межах: натщесерце в середньому 4,1 ± 0,6 ммоль / л, після прийому їжі – 6,1 ± 0,7 ммоль / л.
У другій половині вагітності (починаючи з 16-20-го тижня) потреба плода в поживних речовинах залишається високоактуальной на тлі ще більш швидких темпів його зростання.
Провідну роль у змінах метаболізму жінки в цей період вагітності грає плацента.
У міру дозрівання плаценти відбувається активний синтез гормонів фетоплацентарного комплексу, які зберігають вагітність (перш за все плацентарний лактоген, прогестерон).
Зі збільшенням термінів вагітності для нормального її розвитку в організмі матері підвищується продукція таких гормонів, як естроген, прогестерон, пролактин, кортизол – вони знижують чутливість клітин до інсуліну.
Всі ці фактори на тлі зменшення фізичної активності вагітної, набирання ваги, зниження термогенеза, зниженні виведення інсуліну нирками призводять до розвитку фізіологічної інсулінорезистентності (поганий чутливості тканин до власного (ендогенного) інсуліну) – біологічний адаптивний механізм для створення енергетичних запасів у вигляді жирової тканини в організмі матері, щоб в разі голодування забезпечити плід харчуванням.
У здорової жінки відбувається компенсаторне підвищення секреції інсуліну підшлунковою залозою приблизно в три рази (маса бета-клітин при цьому збільшується на 10-15%) для подолання такої фізіологічної інсулінорезистентності і підтримки нормального для вагітності рівня глюкози в крові. Таким чином, в крові будь-якої вагітної жінки буде підвищений рівень інсуліну, що є абсолютною нормою під час вагітності!
Однак, при наявності у вагітної спадкової схильності до цукрового діабету, ожиріння (ІМТ більше 30 кг / м2) і т.д.
існуюча секреція інсуліну не дозволяє подолати розвивається в другій половині вагітності фізіологічну інсулінорезистентність – глюкоза не може проникнути в клітини, що призводить до підвищення цукру в крові і розвитку гестаційного цукрового діабету.
З потоком крові глюкоза негайно і без перешкод переноситься через плаценту до плоду, сприяючи у нього вироблення власного інсуліну.
Інсулін плода, володіючи «ростоподобним» ефектом, призводить до стимуляції росту його внутрішніх органів на фоні уповільнення їх функціонального розвитку, а весь потік глюкози надходить від матері до плоду за допомогою його інсуліну відкладається в підшкірне депо у вигляді жиру.
В результаті хронічна гіперглікемія матері завдає шкоди розвитку плоду і призводить до формування так званої діабетичної фетопатії – хвороб плода виникають з 12-го тижня внутрішньоутробного життя і до початку пологів: велику вагу плоду; порушення пропорцій тіла – великий живіт, широкий плечовий пояс і маленькі кінцівки; випередження внутрішньоутробного розвитку – при УЗД збільшення основних розмірів плода в порівнянні з термінами гестації; набряклість тканин і підшкірно-жирової клітковини плода; хронічна гіпоксія плода (порушення кровотоку в плаценті в результаті тривалої некомпенсованою гіперглікемії у вагітної); затримка формування легеневої тканини; травми під час пологів.
Діабетична фетопатія
Так при народженні дітей з фетопатії спостерігається порушення їх адаптації до позаутробного життя, яка проявляється незрілістю новонародженого навіть при доношеною вагітності і великих його розмірах: макросомія (вага дитини більше 4000 г), дихальні розлади аж до асфіксії (ядуха), органомегалія (збільшення селезінки, печінки, серця, підшлункової залози), патологія серця (первинне ураження серцевого м’яза), ожиріння, жовтяниця, порушення в системі згортання крові, збільшується вміст еритроцитів (червоних кров’яних тілець) в кр ові, а так само порушення обміну речовин (низькі значення глюкози, кальцію, калію, магнію крові).
У дітей, народжених від матерів з некомпенсованим гестаційним цукровим діабетом, частіше зустрічаються неврологічні захворювання (церебральний параліч, епілепсія), в період статевого дозрівання і подальшому підвищений ризик розвитку ожиріння, метаболічних порушень (зокрема, вуглеводного обміну), серцево-судинних захворювань.
З боку вагітної при гестаційному цукровому діабеті частіше зустрічається багатоводдя, ранній токсикоз, інфекції сечової системи, пізній токсикоз (патологічний стан, який проявляється появою набряків, підвищеного кров’яного тиску і протеїнурією (білок в сечі), розвивається в другому і третьому триместрі аж до прееклампсії – порушення мозкового кровообігу, що може призвести до набряку мозку, підвищення внутрішньочерепного тиску, функціональних порушень нервової системи), частіше спостерігаються передчасні пологи, самопроізво льно переривання вагітності, розродження шляхом кесаревого розтину, аномалії пологової діяльності, травми під час пологів.
Порушення вуглеводного обміну можуть розвиватися у будь-який вагітної з урахуванням тих гормональних і метаболічних змін, які послідовно відбуваються на різних етапах вагітності.
Але найбільш високий ризик розвитку гестаційного цукрового діабету у жінок з надмірною масою тіла / ожирінням і віком старше 25 років; наявністю СД у найближчих родичів; з порушеннями вуглеводного обміну, виявленими до цієї вагітності (порушена толерантність до глюкози, порушена глікемія натщесерце, гестаційний ЦД в попередні вагітності); глюкозурія під час вагітності (поява глюкози в сечі).
Гестаційний цукровий діабет, вперше розвинувся під час вагітності, часто не має клінічних прояви, пов’язаних з гіперглікемією (сухість у роті, спрага, збільшення обсягу виділеної за добу сечі, свербіж і т.д.) і вимагає активного виявлення (скринінгу) під час вагітності !
Необхідні аналізи
Всім вагітним в обов’язковому порядку необхідно досліджувати глюкозу в плазмі венозної крові натще в умовах лабораторії (не можна досліджувати за допомогою портативних засобів самоконтролю глюкози – глюкометри!) – на тлі звичайної дієти та фізичної активності – при першому зверненні в жіночу консультацію або перинатальний центр (якомога раніше!), але не пізніше 24 тижня вагітності. Слід пам’ятати, що під час вагітності рівень глюкози крові натще нижче, а після їжі вище, ніж поза вагітністю!
Вагітним жінкам, у яких показники глюкози крові за рекомендаціями ВООЗ відповідають критеріям діагностики СД або порушеної толерантності до глюкози ставиться діагноз гестаційного цукрового діабету.
Якщо результати дослідження відповідають нормальних показників під час вагітності, то в обов’язковому порядку на 24-28 тижнях вагітності проводиться пероральний глюкозотолерантний тест – ПГТТ ( «навантажувальний тест» з 75 г глюкози) з метою активного виявлення можливих порушень з боку вуглеводного обміну.
У всьому світі ПГТТ з 75 г глюкози є безпечним і єдиним діагностичним тестом для виявлення порушень вуглеводного обміну під час вагітності!
Час ісследованіяГлюкоза венозної плазми
| натщесерце | > 7,0 ммоль / л (> 126мг / дл) |
> 5,1 <7,0 ммоль / л (> 92 6,5% | – | – |
| ПГТТ з 75 г безводної глюкози ч / з 1 годину після їжі | – | > 10 ммоль / л (> 180мг / дл) |
<10 ммоль / л (8,5 ммоль / л (> 153мг / дл) | <8,5 ммоль / л ( |