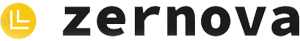Однією з найбільш часто діагностуються аномалій розвитку серцево-судинної системи у дітей вважається вроджений порок серця. Таке анатомічне порушення структури серцевого м’яза, що виникає в період внутрішньоутробного розвитку плода, загрожує серйозними наслідками для здоров’я та життя дитини. Уникнути трагічного результату внаслідок ВПС у дітей може допомогти своєчасне медичне втручання.
Однією з найбільш часто діагностуються аномалій розвитку серцево-судинної системи у дітей вважається вроджений порок серця. Таке анатомічне порушення структури серцевого м’яза, що виникає в період внутрішньоутробного розвитку плода, загрожує серйозними наслідками для здоров’я та життя дитини. Уникнути трагічного результату внаслідок ВПС у дітей може допомогти своєчасне медичне втручання.
Завдання батьків – орієнтуватися в етіології недуги і знати про основні його проявах. В силу фізіологічних особливостей новонароджених деякі патології серця складно діагностувати відразу після появи малюка на світ. Тому потрібно уважно стежити за станом здоров’я дитини, що росте, реагувати на будь-які зміни.
Класифікація вроджених вад серця у дітей
Вроджена вада серця провокує порушення кровотоку по судинах або в серцевому м’язі.
Чим раніше вроджений порок серця буде виявлено, тим сприятливіші прогнози і результат лікування захворювання.
Залежно від зовнішніх проявів патології виділяють наступні типи ВПС:
- «Білі» (або «бліді») пороки
Такі пороки важко діагностувати через відсутність явних симптомів. Характерне зміна – блідість шкірних покривів у дитини. Це може сигналізувати про надходження недостатньої кількості артеріальної крові в тканини.
До категорії «білих» пороків відносять аномальний дренаж легеневих вен, утворення спільного передсердя і дефекти перегородок між камерами серця.
 Основний прояв даної категорії патології – посиніння шкірних покривів, особливо помітне в області вух, губ і пальців. Такі зміни викликає гіпоксія тканин, спровокована змішуванням артеріальної і венозної крові.
Основний прояв даної категорії патології – посиніння шкірних покривів, особливо помітне в області вух, губ і пальців. Такі зміни викликає гіпоксія тканин, спровокована змішуванням артеріальної і венозної крові.
До групи «синіх» пороків відносять транспозицию аорти і легеневої артерії, аномалію Ебштейна (зміщене місце прикріплення стулок тристулкового клапана до порожнини правого шлуночка), тетраду Фалло (так звану «синюшного хвороба», комбінований дефект, який поєднає чотири патології – стеноз вихідного відділу правого шлуночка , декстрапозіцію аорти, високий дефект міжшлуночкової перегородки і гіпертрофію правого шлуночка).
З огляду на характер порушення кровообігу, вроджені вади серця у дітей класифікують на такі типи:
- Повідомлення зі скиданням крові зліва направо (відкрита артеріальна протока, дефект міжшлуночкової або міжпередсердної перегородки).
- Повідомлення зі скиданням крові справа наліво (атрезія тристулкового клапана).
- Пороки серця без скидання крові (стеноз або коарктація аорти, стеноз легеневої артерії).
Залежно від складності порушення анатомії серцевого м’яза виділяють такі вроджені вади серця у дитячому віці:
- прості пороки (поодинокі дефекти);
- складні (поєднання двох патологічних змін, наприклад, звуження серцевих отворів і клапаннанедостатність);
- комбіновані пороки (складні для лікування комбінації множинних аномалій).
Причини виникнення патології
Порушення диференціювання серця і поява ВПС у плода провокує вплив несприятливих факторів навколишнього середовища на жінку в період виношування дитини.
До основних причин, здатним викликати серцеві аномалії у дітей в період їхнього внутрішньоутробного розвитку, відносяться:
- генетичні порушення (мутація хромосом);
- куріння, вживання алкоголю, наркотичних і токсичних речовин жінкою в період виношування дитини;
- перенесені під час вагітності інфекційні хвороби (вірус краснухи і грипу, вітрянка, гепатит, ентеровірус і ін.);
- несприятливі екологічні умови (підвищений радіаційний фон, високий рівень забруднення повітря і т. д.);
- вживання ліків, прийом яких заборонений в період вагітності (також препаратів, чий вплив і побічні ефекти мало вивчені);
- спадкові фактори;
- соматичні патології матері (в першу чергу цукровий діабет).
Це основні фактори, що провокують виникнення пороку серця у дітей в період їхнього внутрішньоутробного розвитку. Але існують і групи ризику – це діти, народжені жінками старше 35 років, а також страждають ендокринними розладами або токсикозом I триместру.
симптоми ВПС
Уже в перші години життя дитячий організм може сигналізувати про аномалії розвитку серцево-судинної системи. Аритмія, прискорене серцебиття, утруднення дихання, втрата свідомості, слабкість, синюшні або бліді шкірні покриви свідчать про можливі патологіях серця.
Але симптоми ВПС можуть проявитися і значно пізніше. Занепокоєння батьків і негайне звернення за медичною допомогою повинні викликати такі зміни в стані здоров’я дитини:
- посиніння або нездорова блідість шкіри в області носогубного трикутника, стоп, пальців, вух і особи;
- труднощі з годуванням дитини, поганий апетит;
- відставання в збільшенні ваги і зростання у малюка;
- набряки кінцівок;
- підвищена стомлюваність і сонливість;
- непритомність;
- підвищене потовиділення;
- задишка (постійно утруднене дихання або тимчасові напади);
- незалежне від емоційних і фізичних навантажень зміна серцевого ритму;
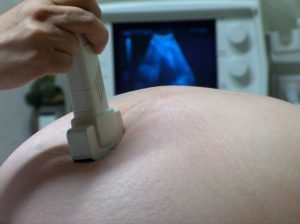
- шуми в серці (визначаються при прослуховуванні лікарем);
- болю в області серця, грудної клітини.
У деяких випадках пороки серця у дітей протікають безсимптомно. Це ускладнює виявлення недуги на ранніх його стадіях.
 Запобігти розвитку хвороби і розвиток ускладнень допоможе регулярне відвідування педіатра. Лікар при кожному плановому огляді обов’язково вислуховує звучання тонів серця дитини, перевіряючи наявність або відсутність шумів – неспецифічних змін, які часто носять функціональний характер і не несуть небезпеки для життя. До 50% виявлених при педіатричному огляді шумів можуть супроводжувати «малі» пороки, які не потребують хірургічного втручання. В цьому випадку рекомендують регулярне відвідування, спостереження і консультації дитячого кардіолога.
Запобігти розвитку хвороби і розвиток ускладнень допоможе регулярне відвідування педіатра. Лікар при кожному плановому огляді обов’язково вислуховує звучання тонів серця дитини, перевіряючи наявність або відсутність шумів – неспецифічних змін, які часто носять функціональний характер і не несуть небезпеки для життя. До 50% виявлених при педіатричному огляді шумів можуть супроводжувати «малі» пороки, які не потребують хірургічного втручання. В цьому випадку рекомендують регулярне відвідування, спостереження і консультації дитячого кардіолога.
Якщо лікар сумнівається в походженні таких шумів або спостерігає патологічні зміни звуку, дитини обов’язково направляють на кардіологічне обстеження. Дитячий кардіолог повторно вислуховує серце і призначає додаткові діагностичні дослідження для того, щоб підтвердити або спростувати попередній діагноз.
Прояви недуги в різного ступеня складності зустрічаються не тільки у новонароджених дітей. Пороки можуть вперше дати про себе знати вже в підлітковому віці.
Якщо у дитини, зовні виглядає абсолютно здоровим і активним, з’являються ознаки відставання в розвитку, спостерігається посиніння або хвороблива блідість шкіри, задишка і втома навіть від невеликих навантажень, то необхідний огляд педіатра та консультація кардіолога.
способи діагностики
Щоб вивчити стан серцевого м’яза і клапанів, а також виявити аномалії кровообігу, лікарі використовують такі способи діагностики вроджених вад серця:
- Ехокардіографія – ультразвукове дослідження, що дозволяє отримати дані про патологіях серця і його внутрішньої гемодинаміці.
- Електрокардіограма – діагностика порушень серцевого ритму.
- Фонокардіографія – відображення тонів серця у вигляді графіків, що дозволяють вивчити всі нюанси, недоступні при вислуховуванні вухом.
- УЗД серця з доплером – методика, що дозволяє лікарю візуально оцінити процеси кровотоку, стан серцевих клапанів і коронарних судин за допомогою прикріплення спеціальних датчиків в області грудної клітини пацієнта.
- Кардиоритмографии – дослідження характеристик структури і функцій серцево-судинної системи, її вегетативної регуляції.
- Катетеризація серця – введення катетера в правий або лівий відділи серця для визначення тиску в порожнинах. Під час цього обстеження проводиться і вентрикулографія – рентгенологічне дослідження камер серця з введенням контрастних речовин.
Кожен з цих методів не застосовується лікарем ізольовано – для точного діагностування патології порівнюються результати різних досліджень, що дозволяють встановити основні порушення гемодинаміки.
 На основі отриманих даних кардіолог визначає анатомічний варіант аномалії, уточнює фазу перебігу, і прогнозується ймовірні ускладнення пороку серця у дитини.
На основі отриманих даних кардіолог визначає анатомічний варіант аномалії, уточнює фазу перебігу, і прогнозується ймовірні ускладнення пороку серця у дитини.
Якщо в роду кого-небудь з майбутніх батьків мали місце пороки серця, організм жінки в період виношування дитини піддавався, хоча б одному з небезпечних факторів або майбутня дитина знаходитися в групі ризику можливого розвитку ВПС, то вагітна повинна попередити про це спостерігає її акушера-гінеколога .
Лікар, з огляду на таку інформацію, повинен особливу увагу звернути на наявність ознак серцевих аномалій у плода, застосувати всі можливі заходи діагностики недуги в допологовому періоді. Завдання майбутньої мами – своєчасно проходити УЗД та інші призначені лікарем обстеження.
Кращі результати з точними даними про стан серцево-судинної системи дає новітнє обладнання для діагностики дитячих вад серця.
Лікування вродженої вади серця у дітей
Вроджені аномалії серця в дитячому віці лікують двома способами:
- Хірургічне втручання.
- Терапевтичні процедури.
 У більшості випадків єдиним можливим шансом врятувати життя дитини є саме перший радикальний спосіб. Обстеження плода на наявність патологій серцево-судинної системи проводять ще до його появи на світ, тому найчастіше питання про призначення операції вирішується саме в цей період.
У більшості випадків єдиним можливим шансом врятувати життя дитини є саме перший радикальний спосіб. Обстеження плода на наявність патологій серцево-судинної системи проводять ще до його появи на світ, тому найчастіше питання про призначення операції вирішується саме в цей період.
Пологи в такому випадку проводять в спеціалізованих пологових відділеннях, що функціонують при кардіохірургічних лікарнях.
Якщо операція не проведена відразу після народження дитини, хірургічне лікування призначають в максимально короткі терміни, бажано на першому році життя.
Такі заходи продиктовані необхідністю забезпечити організм від розвитку можливих небезпечних для життя наслідків ВПС – серцевої недостатності і легеневої гіпертензії.
Сучасна кардіохірургія передбачає проведення операцій на відкритому серці, а також за допомогою методу катетеризації, доповненого рентгенівської візуалізацією і черезстравохідної ехокардіографії.
Усунення дефектів серцевих вад ефективно проводиться за допомогою балонної пластики, ендоваскулярного лікування (методи введення стіною і герметизуючих інструментів).
У комплексі з хірургічним втручанням пацієнту призначають лікарські препарати, що підвищують ефективність лікування.
Терапевтичні процедури є допоміжним методом боротьби з недугою і застосовуються при можливості або необхідності перенесення операції на більш пізні терміни. Терапевтичне лікування часто рекомендують при «блідих» пороках, якщо хвороба не розвивається стрімко протягом місяців і років, не загрожує життю дитини.
У підлітковому віці можуть розвиватися набуті вади серця у дітей – комбінації з виправлених дефектів і знову виникають аномалій.
Тому дитині, який піддавався хірургічної корекції патології, пізніше може знадобитися повторне оперативне втручання.
Такі операції найчастіше проводяться щадним малоінвазивним методом, щоб виключити навантаження на психіку і організм дитини в цілому, а також уникнути шрамів.
При лікуванні складних вад серця лікарі не обмежуються коррекционними методами. Щоб стабілізувати стан дитини, усунути загрозу життю і максимально підвищити її тривалість для пацієнта потрібне проведення цілого ряду покрокових оперативних втручань із забезпеченням повноцінного кровопостачання організму і легких зокрема.
Своєчасне виявлення і лікування вроджених і набутих вад серця у дітей дає можливість більшості маленьких пацієнтів повноцінно розвиватися, вести активний спосіб життя, підтримувати здоровий стан організму і не відчувати себе ущемленим в моральному чи фізичному плані.
Навіть після успішного хірургічного втручання і найсприятливіших лікарських прогнозів основне завдання батьків – забезпечити дитині регулярні відвідування і огляди дитячого кардіолога.
https://SilaSerdca.ru/porok/vps-u-detej
Вроджені вади серця
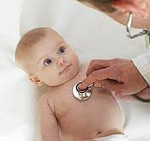
Вроджені вади серця – група захворювань, об’єднаних наявністю анатомічних дефектів серця, його клапанного апарату або судин, що виникли у внутрішньоутробному періоді, що призводять до зміни внутрішньосерцевої та системної гемодинаміки. Прояви вродженого пороку серця залежать від його виду; до найбільш характерних симптомів відносяться блідість або синюшність шкірних покривів, шуми в серці, відставання у фізичному розвитку, ознаки дихальної та серцевої недостатності. При підозрі на вроджену ваду серця виконується ЕКГ, ФКГ, рентгенографія, ЕхоКГ, катетеризація серця і аортография, кардиография, МРТ серця і т. Д. Найчастіше при вроджених вадах серця вдаються до кардіохірургічної операції – оперативної корекції виявленої аномалії.
Вроджені вади серця – дуже велика і різноманітна група захворювань серця і великих судин, що супроводжуються зміною кровотоку, перевантаженням і недостатністю серця.
Частота народження вроджених вад серця висока і, за оцінкою різних авторів, коливається від 0,8 до 1,2% серед усіх новонароджених. Вроджені вади серця становлять 10-30% всіх вроджених аномалій.
До групи вроджених вад серця входять як відносно легкі порушення розвитку серця і судин, так і важкі форми патології серця, несумісні з життям.
Багато видів вроджених вад серця зустрічаються не тільки ізольовано, але і в різних поєднаннях один з одним, що значно ускладнює структуру дефекту. Приблизно в третині випадків аномалії серця поєднуються з внесердечних вродженими вадами ЦНС, опорно-рухового апарату, шлунково-кишкового тракту, сечостатевої системи та ін.
До найбільш частих варіантів вроджених вад серця, яке трапляється в кардіології, відносяться дефекти міжшлуночкової перегородки (ДМШП – 20%), дефекти міжпередсердної перегородки (ДМПП), стеноз аорти, коарктація аорти, відкрита артеріальна протока (ВАП), транспозиція великих магістральних судин (ТКС) , стеноз легеневої артерії (10-15% кожен).
Вроджені вади серця
Етіологія вроджених вад серця може бути обумовлена хромосомними порушеннями (5%), генною мутацією (2-3%), впливом факторів середовища (1-2%), полигенно-мультифакторіальної схильністю (90%).
Різного роду хромосомніаберації призводять до кількісних і структурних змін хромосом. При хромосомних перебудовах відзначаються множинні полісистемні аномалії розвитку, включаючи вроджені вади серця.
У разі трисомії аутосом найбільш частими пороками серця виявляються дефекти міжпередсердної або міжшлуночкової перегородок, а також їх поєднання; при аномаліях статевих хромосом вроджені вади серця зустрічаються рідше і представлені, головним чином, коарктацией аорти або дефектом міжшлуночкової перегородки.
Вроджені вади серця, обумовлені мутаціями одиничних генів, також в більшості випадків поєднуються з аномаліями інших внутрішніх органів.
У цих випадках серцеві вади є частиною аутосомно-домінантних (синдроми Марфана, Холта-Орама, Крузона, Нунана і ін.), Аутосомно-рецесивних синдромів (синдром Картагенера, Карпентера, Робертса, Гурлер і ін.
) Або синдромів, зчеплених з Х-хромосомою (синдроми Гольтца, Аазе, Гунтера і ін.).
Серед факторів зовнішнього середовища до розвитку вроджених вад серця призводять вірусні захворювання вагітної, іонізуюча радіація, деякі лікарські препарати, згубні звички матері, виробничі шкідливості. Критичним періодом несприятливого впливу на плід є перші 3 місяці вагітності, коли відбувається фетальний органогенез.
Внутрішньоутробне ураження плода вірусом краснухи найбільш часто викликає тріаду аномалій – глаукому або катаракту, глухоту, вроджені вади серця (тетраду Фалло, транспозиція магістральних судин, відкрита артеріальна протока, загальний артеріальний стовбур, клапанні пороки, стеноз легеневої артерії, ДМШП і ін.). Також зазвичай мають місце мікроцефалія, порушення розвитку кісток черепа та скелета, відставання в розумовому і фізичному розвитку.
Крім краснухи вагітної, небезпека для плода в плані розвитку вроджених вад серця представляють вітряна віспа, простий герпес, аденовірусні інфекції, сироватковий гепатит, цитомегалія, мікоплазмоз, токсоплазмоз, лістеріоз, сифіліс, туберкульоз і ін.
У структуру ембріофетальної алкогольного синдрому зазвичай входять дефекти міжшлуночкової та міжпередсердної перегородки, відкрита артеріальна протока.
Доведено, що тератогенна дія на серцево-судинну систему плода надає прийом амфетамінів, що приводить до транспозиції магістральних судин і ДМШП; протисудомних засобів, що обумовлюють розвиток стенозу аорти та легеневої артерії, коарктації аорти, відкритої артеріальної протоки, тетради Фалло, гіпоплазії лівих відділів серця; препаратів літію, що призводять до атрезії тристулкового клапана, аномалії Ебштейна, ДМПП; прогестагенів, що викликають тетраду Фалло, інші складні вроджені вади серця.
У жінок, які страждають преддиабетом або діабетом, діти з вродженими вадами серця народжуються частіше, ніж у здорових матерів. В цьому випадку у плода зазвичай формуються ДМШП або транспозиція великих судин. Імовірність народження дитини з вродженими вадами серця у жінки з ревматизмом становить 25%.
Крім безпосередніх причин, виділяють фактори ризику формування аномалій серця у плода. До них відносять вік вагітної молодше 15-17 років і старше 40 років, токсикози I триместру, загрозу самовільного переривання вагітності, ендокринні порушення у матері, випадки мертвонародження в анамнезі, наявність в сім’ї інших дітей і близьких родичів з вродженими вадами серця.
Існує кілька варіантів класифікацій вроджених вад серця, в основу яких покладено принцип зміни гемодинаміки. З урахуванням впливу пороку на легеневий кровотік виділяють:
- вроджені вади серця з незміненим (або незначно зміненим) кровотоком в малому колі кровообігу: атрезія аортального клапана, стеноз аорти, недостатність легеневого клапана, мітральні пороки (недостатність і стеноз клапана), коарктація аорти дорослого типу, трехпредсердное серце та ін.
- вроджені вади серця зі збільшеним кровотоком в легенях: не приводять до розвитку раннього цианоза (відкрита артеріальна протока, ДМПП, ДМЖП, аортолегочний свищ, коарктація аорти дитячого типу, синдром Лютамбаше), що призводять до розвитку ціанозу (атрезія тристулкового клапана з великим ДМЖП, відкрита артеріальна проток з легеневою гіпертензією)
- вроджені вади серця зі збідненим кровотоком в легенях: не приводять до розвитку ціанозу (ізольований стеноз легеневої артерії), що призводять до розвитку ціанозу (складні пороки серця – хвороба Фалло, гіпоплазія правого шлуночка, аномалія Ебштейна)
- комбіновані вроджені вади серця, при яких порушуються анатомічні взаємини між великими судинами і різними відділами серця: транспозиція магістральних артерій, загальний артеріальний стовбур, аномалія Тауссіг-Бінга, відходження аорти та легеневого стовбура з одного шлуночка та ін.
У практичній кардіології використовується розподіл вроджених вад серця на 3 групи: пороки «синього» (Цианотична) типу з веноартеріальним шунтом (тріада Фалло, тетрада Фалло, транспозиція магістральних судин, атрезія тристулкового клапана); пороки «блідого» типу з артеріовенозних скиданням (септальних дефекти, відкрита артеріальна протока); пороки з перешкодою на шляху викиду крові з шлуночків (стенози аорти і легеневої артерії, коарктація аорти).
В результаті вище названих причин у розвиваючого плоду може порушуватися правильне формування структур серця, що виражається в неповному або несвоєчасному закритті перетинок між шлуночками і передсердями, неправильному освіту клапанів, недостатньому повороті первинної серцевої трубки і недорозвитку шлуночків, аномальному розташуванні судин і т. Д. Після народження у частини дітей залишаються відкритими артеріальна протока і овальне вікно, які у внутрішньоутробному періоді функціонують у фізіологічному порядку.
Зважаючи на особливості антенатальної гемодинаміки, кровообіг плоду, що розвивається при вроджених вадах серця, як правило, не страждає.
Вроджені вади серця проявляються у дітей відразу після народження або через якийсь час, що залежить від термінів закриття сполучення між великим і малим колами кровообігу, вираженості легеневої гіпертензії, тиску в системі легеневої артерії, напрямки та обсягу скидання крові, індивідуальних адаптаційних і компенсаторних можливостей організму дитини. Нерідко до розвитку грубих порушень гемодинаміки при вроджених вадах серця призводить респіраторна інфекція або будь-яке інше захворювання.
При вроджених вадах серця блідого типу з артеріовенозних скиданням внаслідок гіперволемії розвивається гіпертензія малого кола кровообігу; при вадах синього типу з веноартеріальним шунтом у хворих має місце гіпоксемія.
Близько 50% дітей з великим скиданням крові в мале коло кровообігу гинуть без кардіохірургічної допомоги на першому році життя від явищ серцевої недостатності. У дітей, які переступили цей критичний рубіж, перехід крові в мале коло зменшується, самопочуття стабілізується, однак поступово прогресують склеротичні процеси в судинах легенів, обумовлюючи легеневу гіпертензію.
При ціанотіческіх вроджених вадах серця венозний скид крові або її змішання призводить до перевантаження великого і гіповолемії малого кола кровообігу, викликаючи зниження насичення крові киснем (гипоксемию) і поява синюшности шкіри і слизових.
Для поліпшення вентиляції і перфузії органів розвивається колатеральних мережу кровообігу, тому, незважаючи на виражені порушення гемодинаміки, стан хворого може тривалий час залишатися задовільним.
У міру виснаження компенсаторних механізмів, внаслідок тривалої гіперфункції міокарда, розвиваються важкі незворотні дистрофічні зміни в серцевому м’язі. При ціанотіческіх вроджених вадах серця оперативне втручання показано вже в ранньому дитячому віці.
Клінічні прояви і перебіг вроджених вад серця визначається видом аномалії, характером порушень гемодинаміки і термінами розвитку декомпенсації кровообігу.
У новонароджених з ціанотичним вродженими вадами серця відзначається ціаноз (синюшність) шкірних покривів і слизових оболонок. Синюшність посилюється при найменшому напрузі: ссанні, плачі дитини. Білі пороки серця проявляються зблідненням шкіри, похолоданням кінцівок.
Діти з вродженими вадами серця зазвичай неспокійні, відмовляються від грудей, швидко втомлюються в процесі годування. У них з’являється пітливість, тахікардія, аритмії, задишка, набухання і пульсація судин шиї.
При хронічному порушенні кровообігу діти відстають у додатку ваги, зростанні і фізичному розвитку. При вроджених вадах серця зазвичай відразу поле народження вислуховуються серцеві шуми.
Надалі виявляються ознаки серцевої недостатності (набряки, кардіомегалія, кардіогенна гіпотрофія, гепатомегалія і ін.).
Ускладненнями вроджених вад серця можуть стати бактеріальний ендокардит, поліцитемія, тромбози периферичних судин і тромбоемболії судин головного мозку, застійні пневмонії, синкопальні стани, одишечно-ціанотичні приступи, стенокардитический синдром або інфаркт міокарда.
Виявлення вроджених вад серця здійснюється шляхом комплексного обстеження. При огляді дитини відзначають забарвлення шкірних покривів: наявність або відсутність ціанозу, його характер (периферичний, генералізований).
При аускультації серця нерідко виявляється зміна (ослаблення, посилення або розщеплення) серцевих тонів, наявність шумів і ін.
Фізикальне обстеження при підозрі на вроджену ваду серця доповнюється інструментальної діагностикою – електрокардіографією (ЕКГ), фонокардіографією (ФКГ), рентгенографією органів грудної клітини, ехокардіографії (ЕхоКГ).
ЕКГ дозволяє виявити гіпертрофію різних відділів серця, патологічне відхилення ЕОС, наявність аритмій і порушень провідності, що в сукупності з даними інших методів клінічного обстеження дозволяє судити про тяжкість вродженої вади серця.
За допомогою добового холтерівського ЕКГ-моніторування виявляються приховані порушення ритму і провідності. За допомогою ФКГ більш ретельно і детально оцінюється характер, тривалість і локалізація серцевих тонів і шумів.
Дані рентгенографії органів грудної клітини доповнюють попередні методи за рахунок оцінки стану малого кола кровообігу, розташування, форми і розмірів серця, змін з боку інших органів (легенів, плеври, хребта).
При проведенні ЕхоКГ візуалізуються анатомічні дефекти перегородок і клапанів серця, розташування магістральних судин, оцінюється скорочувальна здатність міокарда.
При складних вроджених вадах серця, а також супутньої легеневої гіпертензії, з метою точної анатомічної і гемодинамічної діагностики, виникає необхідність у виконанні зондування порожнин серця і ангіокардіографії.
Найбільш складною проблемою в дитячій кардіології є хірургічне лікування вроджених вад серця у дітей першого року життя.
Більшість операцій в ранньому дитячому віці виконується з приводу ціанотіческіх вроджених вад серця.
При відсутності у новонародженого ознак серцевої недостатності, середньої інтенсивності цианоза операція може бути відкладена. Спостереження за дітьми з вродженими вадами серця здійснюють кардіолог і кардіохірург.
Специфічне лікування в кожному конкретному випадку залежить від різновиду і ступеня тяжкості вродженої вади серця. Операції при вроджених дефектах перегородок серця (ДМШП, ДМПП) можуть включати пластику або ушивання перегородки, рентгенендоваскулярної окклюзию дефекту.
При наявності вираженої гіпоксемії дітям з вродженими вадами серця першим етапом виконується паліативне втручання, що передбачає накладення різного роду міжсистемних анастомозів.
Подібна тактика поліпшує оксигенацію крові, зменшує ризик ускладнень, дозволяє провести радикальну корекцію в більш сприятливих умовах. При аортальних вадах виконується резекція або балонна дилатація коарктації аорти, пластика аортального стенозу та ін.
При ОАП проводиться його перев’язка. Лікування стенозу легеневої артерії полягає в проведенні відкритої або ендоваскулярної вальвулопластікі і т. Д.
Анатомічно складні вроджені вади серця, при яких радикальна операція є неможливою, вимагають виконання гемодинамической корекції, т. Е.
поділу артеріального і венозного потоків крові без усунення анатомічного дефекту. У цих випадках можуть проводитися операції Фонтена, Сеннінга, Мастарда і ін.
Серйозні вади, що не піддаються лікуванню, вимагають проведення пересадки серця.
Консервативне лікування вроджених вад серця може включати в себе симптоматичну терапію одишечно-ціанотіческіх нападів, гострої лівошлуночкової недостатності (серцевої астми, набряку легенів), хронічної серцевої недостатності, ішемії міокарда, аритмій.
У структурі смертності новонароджених вроджені вади серця займають перше місце. Без надання кваліфікованої кардіохірургічної допомоги протягом першого року життя гине 50-75% дітей. У періоді компенсації (2-3 роки) смертність знижується до 5%. Раніше виявлення і корекція вродженої вади серця дозволяє істотно поліпшити прогноз.
Профілактика вроджених вад серця вимагає ретельного планування вагітності, виключення впливу несприятливих факторів на плід, проведення медико-генетичного консультування та роз’яснювальної роботи серед жінок груп ризику по народженню дітей з серцевою патологією, вирішення питання про пренатальної діагностики вад (УЗД, біопсія хоріона, амніоцентез) і показаннях до переривання вагітності. Ведення вагітності у жінок з вродженими вадами серця вимагає підвищеної уваги з боку акушера-гінеколога і кардіолога.
https://www.KrasotaiMedicina.ru/diseases/zabolevanija_cardiology/congenital-heart-defect
ВПС у дітей: класифікація, симптоми і лікування вроджених вад серця
Під ВПС у дітей розуміють велику групу хвороб, що характеризуються аномальною будовою серця, його клапанної системи і судин. Такі порушення призводять до серйозних ускладнень, інвалідності та навіть летального результату.
Але важких наслідків вдається уникнути, якщо провести ранню діагностику і адекватне лікування.
До розвитку ВПС наводять різні провокуючі фактори, що впливають на організм вагітної жінки.
Найбільш небезпечний проміжок між 3 і 12 тижнями ембріонального розвитку, оскільки саме в цей період відбувається закладка і формування серцево-судинної системи.
 Середня частота поширеності ВПС у дітей становить 1% від загального числа новонароджених
Середня частота поширеності ВПС у дітей становить 1% від загального числа новонароджених
ВПС розвиваються на тлі таких станів:
- шкідливих звичок матері (куріння, вживання алкоголю);
- прийому тератогенних медикаментів;
- екологічного неблагополуччя;
- впливу радіації;
- інфекційних захворювань;
- ендокринно-метаболічної патології;
- генетичних і хромосомних мутацій.
Вроджені вади серця можуть передаватися у спадок. У багатьох малюків один або обоє батьків стикалися з такою патологією, або аномалії були діагностовані у найближчих родичів.
Серед інфекційних хвороб найбільшу небезпеку становить краснуха. ВПС розвиваються і на тлі інших інфекцій, перенесених матір’ю:
- вітрянки;
- герпесу;
- сифілісу;
- туберкульозу;
- аденовірусної.
Ще один поширений фактор, що провокує вроджені вади серця у плода – цукровий діабет у матері. При наявності ревматичних хвороб ймовірність народження хворої дитини становить близько 25% випадків.
ВПС – часто не єдине відхилення, з яким народжується малюк. Вони можуть поєднуватися з аномальною будовою органів шлунково-кишкового тракту, нервової системи, опорно-рухового апарату, що значно погіршує подальший прогноз.
Залежно від ступеня порушення кровотоку і вираженості структурних дефектів, вроджені вади підрозділяють на кілька груп. Кожна з них може протікати з такими особливостями:
- без порушення кровотоку в малому колі кровообігу або з незначними відхиленнями;
- зі збільшеним або слабким кровотоком в легенях;
- з вираженим порушенням гемодинаміки;
- з посинінням шкірних покривів і слизових або без шкірних змін.
При ВПС у малюків виявляють різні аномалії – додаткову мембрану в передсерді, звуження аорти по дорослому або дитячому типу (коарктація), недостатність клапанів.
Інші вроджені дефекти:
- дефект міжшлуночкової перегородки (ДМШП);
- зрощення тристулкового клапана, який поєднується з дефектом міжшлуночкової перегородки;
- дефект медпредсердной перегородки (ДМПП);
- аномалія Ебштейна;
- стеноз аорти;
- відкрита артеріальна протока (ВАП);
- тетрада Фалло та ін.
До комбінованих вад розвитку відносяться загальний артеріальний стовбур, транспозиція магістральних артерій, дискордантних шлуночково-артеріальний таконкордантность предсердно-шлуночковий з’єднання. Ці патологічні стани характеризуються порушенням роботи великих судин і серця, відрізняються вкрай важким перебігом.
 Класифікація ВПС передбачає поділ з урахуванням ступеня порушення гемодинаміки і типу структурних дефектів
Класифікація ВПС передбачає поділ з урахуванням ступеня порушення гемодинаміки і типу структурних дефектів
Найчастіше ВПС діагностуються в неонатальному періоді. До характерних симптомів вад серця відносять такі:
- шуми в серці, вислуховуємо при первинному огляді неонатологом або педіатром;
- синюшність шкіри, носогубного трикутника, слизових і нігтів;
- почастішання або уповільнення серцевого ритму;
- пульсацію шийних судин;
- задишку;
- сильну пітливість;
- постійний плач і примхливість.
Деякі аномалії дебютують у дітей старшого віку. Зазвичай їх виявляють при плановому відвідуванні педіатра або після появи характерних скарг.
Малюка з підозрою на ВПС направляють на консультацію та обстеження до дитячого кардіолога. Попередній діагноз встановлюється після первинного огляду, але для його підтвердження потрібно провести ряд діагностичних заходів, які допоможуть уточнити тип патології, ступінь порушення гемодинаміки та інші моменти.
У ряді випадків серцеві симптоми провокують інші хвороби, наприклад, тиреотоксикоз, тому обстеження повинно бути комплексним.
В першу чергу дитину відправляють на інструментальну діагностику:
- ЕКГ;
- ФКГ;
- УЗД, рентген або МРТ серця.
Ці методи допоможуть виявити порушення в структурі серця і судин. Для оцінки серцевого ритму вдаються до холтерівське моніторування. На дитину надягають спеціальні датчики, зчитувальні частоту серцевих скорочень протягом декількох діб. Батькам дають блокнот, в якому вони відзначають будь-які зміни в поведінці дитини, наприклад:
- 8.00-8.15 – малюк плакав;
https://www.baby.ru/wiki/klassifikacia-i-lecenie-vrozdennyh-porokov-serdca-vps-u-detej/
84. Вроджені вади серця
Вроджені вади серця виникають
в результаті порушення формування
серця і відходять від нього судин.
Більшість пороків порушують потік крові
всередині серця або по великому (БКК) і
малому (МКК) колам кровообігу.
Пороки серця є найбільш частими
вродженими дефектами і є
основною причиною дитячої смертності
від вад розвитку.
Етіологія. Причиною вродженого
пороку серця можуть бути генетичні
або екологічні фактори, але, як
правило, поєднання того й іншого.
Найбільш відомі причини вроджених
вад серця – точкові генні
зміни, або хромосомні мутації в
вигляді делеции або дуплікації сегментів
ДНК.
Основні хромосомні мутації, такі
як трисомії 21, 13 і 18 викликають близько 5-8
% випадків ВПС. Генетичні мутації
виникають внаслідок дії трьох
основних мутагенів:
– Фізичні мутагени (головним чином
– іонізуюче випромінювання).
– Хімічні мутагени (феноли лаків,
фарб; нітрати; бензпірен при
тютюнопаління, вживання алкоголю;
гидантоин; літію; талідомід; тератогенні
медикаменти – антибіотики і ХТП, НПЗЗ
і т. Д.).
– Біологічні мутагени (головним
чином – вірус краснухи в організмі
матері, що веде до вродженої краснухи
з характерною тріадою Грега – ВПС,
катаракта, глухота, а також цукровий
діабет, фенілкетонурія і системна
червоний вовчак у матері).
Патогенез . Провідними є два
механізму.
1. Порушення кардіальної гемодинаміки
→ перевантаження відділів серця об’ємом
(вади за типом недостатності клапанів)
або опором (пороки по типу
стенозів отворів або судин) →
виснаження залучених компенсаторних
механізмів → розвиток гіпертрофії і
дилатації відділів серця → розвиток
серцевої недостатності (і,
відповідно, порушення системної
гемодинаміки).
2. Порушення системної гемодинаміки
(повнокров’я / недокрів’я МКК і БКК) →
розвиток системної гіпоксії (головним
чином – циркуляторной при білих
пороках, гемической – при синіх пороках,
хоча при розвитку гострої лівошлуночкової
СН, наприклад, має місце і вентиляційна,
і дифузійна гіпоксія) .
Класифікація:
ВПС умовно ділять на 2 групи:
1. Білі (бліді, з ліво-правим
скиданням крові, без змішування артеріальної
і венозної крові). Включають 4 групи:
• З збагаченням малого кола кровообігу
(відкрита артеріальна протока, дефект
міжпередсердної перегородки, дефект
міжшлуночкової перегородки,
АВ-комунікація і т. Д.).
• З збіднінням малого кола кровообігу
(ізольований пульмональний стеноз і
т. Д.).
• З збіднінням великого кола
кровообігу (ізольований аортальний
стеноз, коарктація аорти і т. Д.)
• Без істотного порушення системної
гемодинаміки (диспозиції серця –
декстро-, сіністро-, мезокардіі; дістопіі
серця – шийна, грудна, черевна).
2. Сині (з право-лівим скидом крові,
зі змішуванням артеріальної і венозної
крові). Включають 2 групи:
• З збагаченням малого кола кровообігу
(повна транспозиція магістральних
судин, комплекс Ейзенменгера і т. Д.)
.
• З збіднінням малого кола кровообігу
(тетрада Фалло, аномалія Ебштейна і т.
Д.).
Клінічні прояви ВПС можна
об’єднати в 4 синдрому:
Кардіальний синдром (скарги на болі
в області серця, задишку, серцебиття,
перебої в роботі серця; при огляді –
блідість або ціаноз, набухання і
пульсація судин шиї, деформація
грудної клітини за типом серцевого горба;
пальпаторно – зміни артеріального тиску і характеристик
периферичного пульсу, зміна
характеристик верхівковогопоштовху при
гіпертрофії / дилатації лівого шлуночка,
поява серцевого поштовху при
гіпертрофії / дилятацииправого шлуночка,
систолічний / діастолічний котяче
муркотіння при стенозах; перкуторно –
розширення меж серця відповідно
розширеним відділам; аускультативно –
зміни ритмічності, сили, тембру,
монолітності тонів, поява характерних
для кожного пороку шумів і т. д.).
Синдром серцевої недостатності (гостра або хронічна, право- або
лівошлуночкова, одишечно-цианотические
напади і т. Д.).
Синдром хронічної системної гіпоксії (відставання в рості і розвитку, симптоми
барабанних паличок і часових стекол і
т. Д.)
- Синдром дихальних розладів (в основному при ВПС з збагаченням малого
кола кровообігу). - Ускладнення ВПС:
- – Серцева недостатність (зустрічається
практично при всіх ВПС). - – Бактеріальний ендокардит (частіше
відзначається при ціанотіческіх ВПС). - – Ранні затяжні пневмонії на тлі
застою в малому колі кровообігу. - – Висока легенева гіпертензія або
синдром Ейзенменгера (характерна для
ВПС із збагаченням малого кола
кровообігу). - – сінкопе внаслідок синдрому малого
викиду аж до розвитку порушення
мозкового кровообігу - – стенокардитического синдром і інфаркти
міокарда (найбільш характерні для
стенозів аорти, аномального відходження
лівої коронарної артерії).
– одишечно-ціанотичні приступи
(зустрічаються при тетраде Фалло з
інфундибулярного стенозом легеневої
артерії, транспозиції магістральних
артерій і ін.).
– релятивним анемія – при ціанотіческіх
ВПС.
Патологічна анатомія. При
вроджених вадах серця в процесі
гіпертрофії міокарда у дітей у віці
перших 3 міс життя беруть участь не тільки
збільшення обсягу м’язових волокон з
гіперплазією їх ультраструктур, а й
справжня гіперплазія кардіоміоцитів.
Одночасно з цим розвивається
гіперплазія ретикулярні аргірофільних
волокон строми серця.
Наступні
дистрофічні зміни міокарда і
строми, аж до розвитку мікронекрозів,
призводять до поступового розростання
сполучної тканини і виникнення
дифузного і вогнищевого кардіосклерозу.
Компенсаторна перебудова судинного
русла гіпертрофованого серця
супроводжується збільшенням в ньому
інтрамуральних судин, артеріовенозних
анастомозів, найменших вен (так
званих судин Вьессена – Тебезія)
серця.
У зв’язку зі склеротичними
змінами в міокарді, а також посиленням
кровотоку в його порожнинах з’являється
потовщення ендокарда за рахунок розростання
в ньому еластичних і колагенових
волокон. Перебудова судинного русла
розвивається також і в легенях.
У дітей з
вродженими вадами серця спостерігається
відсталість загального фізичного розвитку.
Смерть настає в перші дні життя
від гіпоксії при особливо важких формах
вад або пізніше від розвитку серцевої
недостатності.
Залежно від
ступеня гіпоксії, зумовленої
зменшенням кровотоку в малому колі
кровообігу і напрямком струму
крові через ненормальні шляху між
малим і великим колом кровообігу,
пороки серця можуть бути розділені на
два основних типи – синій і білий.
При
пороках синього типу відзначаються зменшення
кровотоку в малому колі кровообігу,
гіпоксія і напрямок течії крові по
анормальними шляху – справа наліво. При
пороках білого типу гіпоксія відсутня,
напрям струму крові зліва направо.
Однак цей поділ схематично і не
завжди можна застосувати до всіх типів вроджених
вад серця.
Вроджені вади з порушенням поділу
порожнин серця . Дефект міжшлуночкової
перегородки зустрічається часто,
виникнення його залежить від відставання
в рості однієї з структур, що формують
перегородку, внаслідок чого між
шлуночками розвивається ненормальне
повідомлення.
Найчастіше спостерігається дефект в
верхній сполучнотканинною
(мембранозной) частини перегородки.
Кровотік через дефект здійснюється
зліва направо, тому ціанозу і гіпоксії
не спостерігається (білий тип пороку). Ступінь
дефекту може варіювати, аж до
повної відсутності перегородки.
При
значному дефекті розвивається
гіпертрофія правого шлуночка серця,
при незначному – істотних
змін гемодинаміки не відбувається.
Дефект первинної перегородки має вигляд
отвору, розташованого безпосередньо
над клапанами шлуночків; при дефекті
вторинної перегородки є широко
відкрите овальне отвір, позбавлене
заслінки.
В тому і в іншому випадку струм
крові відбувається зліва направо, гіпоксії
і ціанозу не буває (білий тип пороку).
Переповнення кров’ю правої половини
серця супроводжується гіпертрофією
правого шлуночка і розширенням стовбура
і гілок легеневої артерії.
Повний
відсутність міжшлуночкової або
міжпередсердної перегородок призводить
до розвитку трикамерного серця –
важкого пороку, при якому, однак, в
період компенсації не спостерігається
повного змішання артеріальної і венозної
крові, так як основний струм тієї чи
іншої крові зберігає свій напрямок
і тому ступінь гіпоксії наростає
в міру прогресування декомпенсації.
Вроджені вади серця з порушеннями
поділу артеріального стовбура . Загальний
артеріальний стовбур при повній відсутності
поділу артеріального стовбура зустрічається
рідко.
При цьому пороці один загальний
артеріальний стовбур бере свій початок
від обох шлуночків, біля виходу розташовується
4 напівмісячних клапана або менше; порок
часто поєднується з дефектом міжшлуночкової
перегородки.
Легеневі артерії відходять
від загального стовбура недалеко від клапанів,
до відгалуження великих судин голови
і шиї, вони можуть зовсім бути відсутнім
і тоді легені отримують кров з
розширених бронхіальних артерій. При
цьому пороці спостерігаються різка гіпоксія
і ціаноз (синій тип пороку), діти
нежиттєздатні.
Стеноз і атрезія легеневої артерії спостерігаються при зміщенні перегородки
артеріального стовбура вправо, часто
поєднуються з дефектом міжшлуночкової
перегородки і іншими пороками.
При
значному звуженні легеневої артерії
кров в легені потрапляє через артеріальний
(боталлов) проток і розширюються
бронхіальні артерії.
Порок супроводжується
гіпоксією і вираженим ціанозом (синій
тип пороку).
Стеноз і атрезія аорти є
наслідком зміщення перегородки
артеріального стовбура вліво. Вони
зустрічаються рідше, ніж зсув перегородки
вправо, часто супроводжуються гіпоплазією
лівого шлуночка серця. При цьому
спостерігаються різка ступінь гіпертрофії
правого шлуночка серця, расшіре¬ніе
правого передсердя і різкий загальний
ціаноз. Діти нежиттєздатні.
Звуження перешийка аорти (коарктація) ,
аж до його атрезії, компенсується
розвитком колатерального кровообігу
через міжреберні артерії, артерії
грудної клітки і різкою гіпертрофією
лівого шлуночка серця.
Незарощення артеріальної (боталлова)
протоки можна вважати пороком при
наявності його з одночасним розширенням
у дітей старше 3 міс життя. Струм крові
здійснюється при цьому зліва направо
(білий тип пороку). Ізольований порок
добре піддається хірургічній,
корекції.
Комбіновані вроджені вади
серця . Серед комбінованих вад
частіше зустрічаються тріада, тетрада і
пентада Фалло. Тріада Фалло має
3 ознаки: дефект міжшлуночкової
перегородки, стеноз легеневої артерії
і як наслідок цього гіпертрофія
правого шлуночка.
Тетрада Фалло має 4 ознаки: дефект міжшлуночкової
перегородки, звуження легеневої артерії,
декстрапозіція аорти (зміщення устя
аорти вправо) і гіпертрофія правого
шлуночка серця. Пентада Фалло ,
крім цих чотирьох, включає 5-й ознака
– дефект міжпередсердної перегородки.
Найчастіше зустрічається тетрада Фалло
(40-50% всіх вроджених вад серця).
При всіх вадах типу Фалло відзначаються
потік крові справа наліво, зменшення
кровотоку в малому колі кровообігу,
гіпоксія і ціаноз (синій тип вад).
До більш рідкісним комбінованим вродженим
вадам відносяться дефект міжшлуночкової
перегородки зі стенозом лівого
передсердно-шлуночкового отвору
( хвороба Лютамбаше ), дефект
міжшлуночкової перегородки і
декстрапозіція аорти ( хвороба
Ейзенменгера ) і відгалуження лівої
вінцевої артерії від легеневого стовбура (синдром Бланда – Уайта – Гарленда ),
первинна легенева гіпертензія ( хвороба
Аерза ), що залежить від гіпертрофії
м’язового шару судин легкого (дрібних
артерій, вен і венул) і ін.
https://studfile.net/preview/6443129/page:47/
Порок серця у дитини – причини, симптоми, діагностика, лікування. Профілактика та рекомендації батькам
Порок серця у свою дитину багато батьків сприймають як вирок. Однак, прогноз перебігу патології залежить від форми аномалії, ступеня змін у функціонуванні серця і від супутніх змін.
Порок серця у дитини – що це таке?
У легких випадках дефект може протікати безсимптомно або прогресувати з часом. У важких випадках вже відразу після появи на світ дитині може знадобитися операція.
Найчастіше діагностується вроджений (виникає ще у плода) порок, визначається при проведенні УЗД вагітним, після народження або в перший рік життя дитини.
Причини вродженої вади серця (ВПС) у дитини
Система з серця і судин дитини закладається в перші два місяці внутрішньоутробного розвитку. Вплив на організм жінки несприятливих факторів в цей період найчастіше і призводить до аномалій в структурах серця і коронарних судин.
Найчастіше ВПС є наслідком:
- Несприятливих екологічних умов в місці проживання вагітної;
- Вживання ряду медикаментів. Токсично впливати на серцево-судинну систему плода можуть антибіотики, сульфаніламіди, противірусні ліки;
- Інфекційних патологій – цитомегаловірусу, вірусу краснухи і герпесу;
- Опромінення рентгенівськими променями;
- Алкогольної залежності та тютюнопаління.
Відзначається, що у жінок старше 35 років діти з вадами серця народжуються частіше. До групи ризику входять також пацієнтки з викиднями і численними абортами в минулому, випадками народження мертвих дітей. Має значення і спадкова схильність.
Причини придбаного пороку серця у дитини
Набуті вади в більшості випадків ускладнення:
- Ревматизму з ураженням серця;
- Червоного вовчака, дерматоміозиту, склеродермії;
- Травм в області грудної клітини;
- Хірургічних операцій;
- Атеросклерозу. При цьому захворюванні на стінках судин формуються бляшки, що призводить до звуження їх просвіту і до порушення надходження крові до серця. Атеросклероз як причина пороку серця у дітей зустрічається рідко;
- Гострих інфекцій дихальної системи – фарингіту, тонзиліту.
Симптоми пороку серця у дитини
- « Сині ». Характеризуються частковим попаданням венозної крові в артерії, зовні на це вказує ціаноз – синюшність шкіри під носом, возі рота, кінчиків пальців, під очима. Сині вроджені вади серця найбільш небезпечні, так як призводять до значного дефіциту кисню. Найпоширенішими захворюваннями з цієї групи вважаються:
- Тетрада Фалло. Це поєднаним пороком, слова тетрада позначає чотири, тобто при даному захворюванні діагностується чотири дефекту. У типовому випадку це звуження (стеноз) вихідний частини правого шлуночка, його гіпертрофія (збільшення в розмірах), дефект в міжшлуночкової перегородки і аномальне розташування аорти;
- Атрезія (зрощення) легеневої артерії;
- Транспозиція (аномальне розташування) великих судин.
- « Білі ». Виявляються занедбаністю крові в праві відділи серця. Діти з таким пороком мають бліду шкіру. Саме такі вади на ранньому етапі розвитку проявляються бідно, але з часом наростає дихальна і серцева недостатність.
Симптоми вродженої вади серця у дитини
У важких випадках ВПС яскравою симптоматикою проявляються вже в перші дні життя новонародженого. На них вказує посиніння шкіри, дихальна недостатність, відмова дитини від грудей. При аускультації (прослуховуванні) серця виявляються шуми.
У менш важких випадках симптоми аномалій в будові серцево-судинної системи виявляються вже після виписки дитини з пологового будинку додому. Запідозрити вроджений порок можна за такими симптомами:
- Посиніння носогубного трикутника і вушок;
- Поганому апетиту або повної відмови від грудей;
- Частим зригування;
- Слабкості, млявості;
- задишки;
- Відсутності збільшення у вазі;
- Прискорене серцебиття.
Іноді ВПС проявляються і в перші кілька років життя малюка. Такі діти відстають у розвитку від однолітків, часто хворіють, а респіраторні інфекції у них протікають з ускладненнями, можуть бути повторювані непритомність. На функціональну недостатність серця вказують також запаморочення, головний біль, слабкість, нервозність.
Симптоми придбаного пороку серця у дитини
На патологічні зміни в серці та судинах при виникненні набутих вад вказують:
- Задишка, що підсилюється при психоемоційному перенапруженні і фізичному навантаженні;
- тахікардія;
- непритомність;
- запаморочення;
- Погіршення мозкової діяльності – у дітей шкільного віку починає страждати навчання;
- Млявість і сонливість.
При появі вищеперелічених ознак дитини потрібно обстежити якомога раніше – своєчасне лікування в деяких випадках дозволяє уникнути хірургічного втручання.
Ступеня пороку серця у дитини
Класифікація вад на мірі заснована на вираженості симптоматики патології:
- При першого ступеня робота серця від норми відхиляється незначно;
- При другого ступеня симптоми хвороби неухильно прогресують;
- Пороки третього ступеня проявляються не тільки специфічними симптомами, але і порушенням в роботі нервової системи, так як кисень в нормальному обсязі не надходить у головний мозок;
- При четвертого ступеня відбувається практично повне пригнічення дихальної і серцевої діяльності, що може стати причиною загибелі дитини.
Діагностика пороку серця у дитини
Лікування вродженого і придбаного пороку серця у дитини
Консервативна терапія дітей з вадами в основному проводиться з метою зменшення симптоматики захворювання. Однак повністю відновити фізіологічну діяльність серця можна тільки шляхом хірургічного втручання.
Операції можуть бути класичними, тобто з розрізом грудної клітини та малоінвазивними, при яких доступ до серця здійснюється за допомогою рентгенендоваскулярної методу.
Суть цієї операції полягає у введенні в аорту або коронарні судини спеціальних інструментів, за допомогою яких під рентгенографическим контролем усувають аномалії в будові серця.
Вид хірургічного втручання і дата проведення операції підбираються кожній дитині індивідуально. У важких випадках при загрозливих для життя станах операція новонародженому показана в перші години після його появи на світло.
Після операції проводиться тривалий курс реабілітації. В його основі лежить профілактика утворення тромбів і ускладнень, поліпшення харчування серцевого м’яза. В цей час організму особливо необхідний вітамін А (покращує регенерацію тканин), аскорбінова кислота (підвищує захисні сили організму), вітаміни групи В.
Профілактика пороку серця
Знизити ймовірність народження дитини з пороком серця в деякій мірі допомагає ставлення майбутньої матері до свого здоров’я:
- Зміцнення захисних сил організму. Запобігання інфекцій значно зменшує ризик аномального розвитку внутрішніх органів у плода;
- Повна відмова від шкідливих звичок;
- Спостереження у лікаря на всьому протязі вагітності.
Придбані пороки рідше виникають у дітей з хорошим станом імунної системи. Це означає, що дитину потрібно з самого народження гартувати, годувати корисною і вітамінізованої їжею.
рекомендації батькам
Після постановки діагнозу батькам необхідно звернутися до кваліфікованого кардіолога і виконувати всі його рекомендації. Додатково рекомендується приймати вітамінно-мінеральні комплекси.
Наприклад, лікувально-профілактичний продукт Дорамарін.
У його складі знаходяться тільки натуральні компоненти, які надають на організм дітей (як здорових, так і з важкими патологіями) найсприятливіший вплив.
Використання унікального комплексу Доромарін при вадах серця сприяє:
- Насиченню організму вітамінами і мікроелементами, більшість з яких містяться в ламінарії далекосхідної ангустата і екстракті морського трепанга;
- Зміцненню імунітету;
- Поліпшенню насичення серця і головного мозку киснем;
- Нормалізації обмінних процесів;
- Зміцненню серцевого м’яза;
- Прискоренню регенерації тканин.
Прийом лікувально-профілактичного продукту після встановлення діагнозу значно знижує ймовірність прогресування змін при пороці, покращує самопочуття дитини, підвищує його апетит і нормалізує прибавку у вазі.
Тобто під впливом Doromarine активізуються внутрішні резерви організму.
У деяких випадках (при ВПС з незначними дефектами) Доромарін в поєднанні з лікарською терапією дозволяє відновити функції серця, не вдаючись до операції, і цей факт підтверджений документально.
Відео відгук наших клієнтів
Ви можете купити Доромарін з безкоштовною доставкою по всьому Казахстану.
КУПИТИ DOROMARINE
https://doromarine.kz/pokazaniya/porok-serdtsa-u-rebenka.html