Панкреатит – це назва цілої групи хвороб і симптомів, при яких відбувається запальний процес підшлункової залози.
Если проявляется такой процесс, то ферменты, продуцируемые поджелудочной железой, не попадают в двенадцатиперстную кишку. Следовательно, они начинают активно действовать уже в поджелудочной железе, постепенно разрушая ее.
Таким образом, происходит так называемый процесс самопереваривания. Такая патология чревата последующим поражением других органов, ведь при постепенном разрушении поджелудочной железы происходит выделение токсинов и ферментов.
В свою очередь, они могут оказаться в кровотоке и повредить другие органы. Поэтому острый панкреатит необходимо лечить сразу же после установления диагноза. При таком состоянии лечение проводят в основном в стационаре.
У жінок панкреатит діагностується частіше, ніж у чоловіків. Також панкреатиту більш схильні до сите та літні люди.
Як розвивається панкреатит?
У протоках підшлункової залози поступово підвищується тиск, і ферменти, вступаючи в тканину залози, стимулюють процес її руйнування.
Якщо панкреатит переходить в більш важку форму (в даному випадку мова йде про панкреонекроз ), то для патологічного процесу характерно омертвіння значної частини тканини підшлункової залози.
Якщо при розвитку такого процесу не проводиться адекватне лікування, то некроз може пізніше зачепити також жирову клітковину, яка оточує підшлункову залозу, торкнутися ряд інших органів, які розташовуються в заочеревинному просторі.
При попаданні активних ферментів підшлункової залози в черевну порожнину у хворого розвивається панкреатогенний асептичний перитоніт . При такому стані відсутність лікування призводить до летального результату.
форми панкреатиту
Панкреатит прийнято поділяти на кілька видів. Залежно від того, який характер перебігу недуги спостерігається, панкреатит може бути гострим , гострим рецидивуючим , хронічним , а також можливо загострення хронічного панкреатиту .
У свою чергу, гострий панкреатит може розвиватися в декількох формах.
При інтерстиціальному панкреатиті виникає гострий набряк підшлункової залози; при геморагічному панкреатиті в тканини залози відбувається крововилив; при гострому панкреонекроз заліза ущільнюється, і на ній з’являються осередки розпаду.
Якщо у хворого панкреатит поєднується з гострим холециститом , то в даному випадку мова йде про гострий холецистопанкреатит . Гнійний панкреатит діагностується, якщо в залозі є осередки гнійного розплавлення. Всі ці форми панкреатиту поступово можуть переходити з однієї в іншу.
При гострому панкреатиті у хворого відбуваються поступові запальні зміни тканин залози, а також з’являються вогнища некрозу. Поступово такий стан змінює фіброз , атрофія або звапніння залози.
Однак в деяких випадках гострий панкреатит проявляється виключно запальним процесом з набряками певного відділу підшлункової залози. В інших випадках має місце некроз, нагноєння і виникнення множинних крововиливів в тканини і абсцесів .
При такому розвитку гострого панкреатиту стан хворого є вкрай важкому і може закінчитися летальним результатом, навіть якщо лікування буде адекватним.
 Хронічний панкреатит – це форма хвороби, при якій запалення прогресує повільно, при цьому функції підшлункової залози поступово порушуються. В результаті може виникнути фіброз тканини підшлункової або її звапніння. При хронічному панкреатиті чергуються періоди ремісій і загострень. Наслідком хронічного запального процесу тканин підшлункової залози може в підсумку стати ослаблена функція перетравлення їжі. У таких хворих часто пізніше розвивається цукровий діабет . При хронічному панкреатиті запальний процес може розвиватися або в залозі в цілому, або в її окремих частинах.
Хронічний панкреатит – це форма хвороби, при якій запалення прогресує повільно, при цьому функції підшлункової залози поступово порушуються. В результаті може виникнути фіброз тканини підшлункової або її звапніння. При хронічному панкреатиті чергуються періоди ремісій і загострень. Наслідком хронічного запального процесу тканин підшлункової залози може в підсумку стати ослаблена функція перетравлення їжі. У таких хворих часто пізніше розвивається цукровий діабет . При хронічному панкреатиті запальний процес може розвиватися або в залозі в цілому, або в її окремих частинах.
При хронічному панкреатиті також прийнято розрізняти кілька різних форм захворювання. Якщо у хворого спостерігається безсимптомна форма хвороби, то в такому випадку його самопочуття залишається нормальним тривалий період часу.
При больовий формі хронічного панкреатиту вгорі живота постійно проявляється біль, значно зросла в період загострення. При хронічному рецидивуючому панкреатиті біль проявляється тільки при рецидиві недуги.
Найрідше зустрічається «псевдоопухолевая» форма хвороби, при розвитку якої відбувається збільшення головки залози, розростається фіброзна тканину, і розміри залози збільшуються.
виділяється також реактивний панкреатит , при якому гострий панкреатит поєднується із загостренням хвороб дванадцятипалої кишки, шлунка, жовчного міхура, печінки.
причини панкреатиту
Нормальну роботу підшлункової залози людини іноді порушує вживання дуже гострою, смаженої, жирної їжі. Також розвитку панкреатиту сприяє переїдання, хронічне або гостре алкогольне отруєння. Стимулювати різке виділення панкреатичного соку може також порушення нервово-психічного характеру.
Отже, більш високий ризик розвитку панкреатиту є у тих людей, які постійно зловживають спиртним. Також панкреатит частіше розвивається у вагітних жінок і у молодих мам в післяпологовий період.
Запорукою попередження розвитку панкреатиту є правильний підхід до формування раціону харчування.
Отже, хвороба часто діагностується у тих, хто регулярно їсть нездорову їжу: фастфуд, одноманітну їжу, їжу з високим вмістом барвників та інших хімічних домішок.
Розвиток у хворого хронічного панкреатиту дуже часто відбувається після перенесеної гострої форми недуги. Однак досить часто хронічний панкреатит розвивається і як наслідок інших хвороб: холециститу , виразкової хвороби , хвороб кишечника , печінки і ін.
Найчастіше причиною розвитку панкреатиту стає жовчнокам’яна хвороба . Крім того, панкреатит миє проявитися на тлі сильних отруєнь, травм, вірусних хвороб, проведення хірургічних операцій і ендоскопічних маніпуляцій. Іноді хронічний панкреатит загострюється внаслідок отримання занадто великих доз вітамінів А і Е .
симптоми панкреатиту

Якщо у хворого розвивається гострий панкреатит, то його ознаки безпосередньо залежать від того, яка форма і стадія хвороби має місце, а також від деяких індивідуальних особливостей кожної людини. Найбільш вираженим і постійним симптомом панкреатиту гострої форми є сильний біль в животі. Больові відчуття постійні, тупі або ріжучі. Якщо захворювання прогресує, біль посилюється і навіть іноді стає причиною шоку. Місце локалізації болю – праве або ліве підребер’я, під ложечкою. Якщо уражається вся підшлункова залоза, то біль носить оперізуючий характер. Крім того, симптомами панкреатиту гострої форми є гикавка, Сухість у роті, відрижка, нудота. Людина страждає від частої блювоти, в якій виявляється домішка жовчі. Однак після блювоти полегшення хворий не відчуває. Стілець у людини, що страждає на гострий панкреатит, кашкоподібний, в ньому можна виявити частини неперетравленої їжі. Стілець відрізняється неприємним запахом, пінистий.
Якщо захворювання прогресує, то загальний стан організму хворого погіршується дуже швидко. Пульс частішає, температура тіла зростає, знижуються показники артеріального тиску . Людину постійно турбує задишка , на мові спостерігається рясний наліт, на тілі постійно з’являється липкий піт.
Риси обличчя хворого виглядають загостреними, шкіра блідне і поступово стає землисто-сірою. Під час огляду лікар виявляє сильне здуття живота , кишечник і шлунок не скорочуються. В процесі пальпації хворобливого живота тривалий час не визначається напруга м’язів.
Пізніше з’являються симптоми подразнення очеревини.
У хворих на гострий панкреатит може з часом розвинутися ряд серйозних ускладнень і з боку органів черевної порожнини, і з боку органів за межами очеревини.
Найбільш поширеними ускладненнями є абсцеси та флегмони електронні сумки , перитоніт , виразки і ерозії шлунково-кишкового тракту , набряк і абсцеси легких , ексудативний плеврит , пневмонія .
Дуже часто гострий панкреатит провокує розвиток гепатиту , також внаслідок захворювання підвищується вміст в крові цукру, крім того, цукор виявляється і в сечі хворого.
Симптоми панкреатиту хронічної форми виражаються больовими відчуттями під ложечкою в період загострення, болями в лівому підребер’ї, що віддають в лопатку або в грудну клітку.
У деяких випадках можливий прояв болю оперізуючого характеру, яка варіюється від тупої до дуже різкої. Такі відчуття нагадують біль при панкреатиті гострої форми. Після вживання жирної їжі хворий може страждати від сильної блювоти.
Крім того, симптомами хронічного панкреатиту часто стає сильне схуднення, сухість у роті, проноси, нудота. Навіть в період, коли загострення хвороби не спостерігається, людини може нудити, він страждає від закрепів , тупий біль.
Якщо в цей період спостерігаються проноси, то це свідчить про те, що здібності підшлункової залози перетравлювати порушені дуже сильно.
діагностика панкреатиту

При підозрі на гострий панкреатит проводяться деякі лабораторні аналізи. Це загальне дослідження крові, аналіз сечі, біохімічні дослідження. Аналогічні аналізи проводяться при підозрі на хронічний панкреатит. Однак біохімічні дослідження важливо проводити в період загострення захворювання. Проводиться також спеціальне дослідження калу.
лікування панкреатиту
Важливо, щоб лікування панкреатиту гострої форми проводилося обов’язково в стаціонарі під контролем фахівця. Тому при підозрі на гострий панкреатит хворого слід відразу ж госпіталізувати.
Але до того як людина буде доставлений в лікарню, в домашніх умовах слід зробити все для того, щоб уникнути больового шоку. Важливо не приймати їжі, а лікарі швидкої допомоги в деяких випадках через зонд витягують їжу, прийняту раніше.
На верхню частину живота прикладається холод для уповільнення продукції травних ферментів підшлунковою залозою.
Щоб зняти спазм, рекомендується під язик капнути 1-2 краплі Нітрогліцерину або ввести внутрішньом’язово препарат, що знімає спазми, наприклад, но-шпу . Лікарі швидкої допомоги обов’язково вводять знеболюючий засіб.
У стаціонарі для лікування панкреатиту гострої форми використовуються консервативні методи терапії. Зокрема, в кровотік вводяться різноманітні розчини – сольові розчини , білкові препарати , глюкоза , за допомогою яких долається інтоксикація і больовий синдром. Також нормалізується кислотно-лужну рівновагу.
Щоб полегшити біль і зняти спазми, застосовуються препарати-спазмолітики. А для підтримки нормальної діяльності серця використовують серцеві препарати.
Крім того, комплексне лікування передбачає прийом вітамінів групи В , вітаміну С , сечогінних препаратів, які запобігають набряк підшлункової залози і сприяють виведенню продуктів розпаду.
В обов’язковому порядку в курс лікування входять препарати, що пригнічують вироблення ферментів підшлункової кислоти.
Рекомендується вживання мінеральної води без газу, а ось їжу хворі з гострим панкреатитом можуть приймати тільки через 4-5 діб після гострого початку захворювання.
Спочатку рекомендується приймати кисле молоко (по 100 г продукту щопівгодини), а на наступний день до цього раціону додається 200 грам сиру.
У наступні дні лікування пацієнт повинен суворо дотримуватися спеціальної дієти , так як правильне харчування при панкреатиті – найважливіший фактор, що сприяє лікуванню.
Якщо консервативне лікування неефективне, то необхідно проводити хірургічне втручання. Як правило, операція проводиться через 10-14 діб після того, як починається гострий панкреатит.
Показанням для більш швидкого проведення операції є деякі ускладнення.
Хірургічне втручання передбачає видалення частини підшлункової залози, яка піддалася некрозу, і проведення санації черевної порожнини.
Якщо має місце загострення хронічного панкреатиту, то лікування проводиться за тією ж схемою, що і терапія гострого панкреатиту.
Хворі хронічним панкреатитом повинні постійно дотримуватися дієти, а також регулярно приймати препарати, що компенсують секреторну недостатність і ощелачивающие препарати (наприклад, альмагель ).
При прояві болю показані засоби, що знімають спазм – папаверин , атропін , но-шпа , препарати з знеболюючим ефектом. Хворим з хронічним панкреатитом слід періодично відвідувати спеціальні санаторії і проходити там лікування.
Існує багато перевірених народних засобів, що допомагають впоратися із захворюванням. Тричі в день перед їжею хворим на хронічний панкреатит рекомендується приймати по півсклянки вівсяного киселю.
Щоб його приготувати, потрібно один стакан попередньо промитого вівса залити 1 л води і настоювати 12 годин. Після цього кисіль вариться 30 хвилин і настоюється ще 12 годин.
Перед вживанням його потрібно розбавити водою до початкового об’єму і процідити.
Корисно вранці приймати суміш свіжого соку картоплі і моркви: натщесерце потрібно випити 200 г такої суміші. Курс лікування триває тиждень, після чого слід тижневу перерву.
доктора
ліки
Дієта, харчування при панкреатиті

Під час ремісії така дієта стає вже більш калорійною: денний раціон містить близько 2500 кілокалорій. При цьому харчування максимально повноцінне, адже дотримання такої дієти триває багато років.
У день хворий повинен вжити не менше 120 грамів білка. При цьому краще відмовитися від легкозасвоюваних вуглеводів, які містяться в меді, цукрі, солодощах. Важливо обмежити кількість жиру. Категорично заборонено вживати ту їжу, яка подразнює слизову оболонку. Не можна їсти смажене: хворі панкреатитом включають в раціон виключно запечені, варені, тушковані блюда.
Так, хворим, на дієті при панкреатиті, можна включити в раціон такі страви і продукти: пшеничний хліб вчорашньої випічки або сухарики, вегетаріанські супи зі сметаною, нежирне м’ясо і рибу, омлет, сир, кефір, різноманітні каші, вершкове і рослинне масло, овочі з низьким вмістом клітковини, яблука некислі, соки з фруктів і ягід без цукру. У той же час не можна їсти жирного м’яса, міцних бульйонів, ковбасних виробів, консервів, смажених страв, бобових, копченостей. Забороняється кави, шоколад, алкоголь, газовані напої. Їжа завжди повинна бути трохи підігрітої, але не гарячою. Оптимальний режим харчування – 5-6 разів на день.
профілактика панкреатиту
Щоб не допустити розвитку цієї недуги, вкрай важливо харчуватися раціонально і регулярно. Не слід вживати спиртне, особливо якщо алкоголь при цьому поєднується з жирною їжею.
Більш часто панкреатит розвивається у людей, хронічно вживають алкоголь, проте хвороба може проявитися і після однократного рясного прийняття спиртного.
Важливо кинути палити, вчасно лікувати всі хвороби шлунково-кишкового тракту, що сприяють розвитку панкреатиту, стежити за станом жовчного міхура.
Список джерел
- Маев В.І., Казюлін А.Н., Кучерявий Ю.А. Хронічний панкреатит. М .: Москва, 2005;
- Губергриц Н.Б., Христич Т.Н. Клінічна панкреатологія. Донецьк: ТОВ «Лебідь», 2000;
- Короткий посібник з гастроентерології / під. ред. Ивашкина В.Т., Комарова Ф.І., Рапопорта С.І. М .: М-Вести, 2001;
- Маев І.В., Кучерявий Ю.А. Хвороби підшлункової залози. М.: ГЕОТАР-Медіа 2009 року;
- Лисенко М.В., Дев’ятов А.С., Урсова С.В. Гострий панкреатит: диференційована лікувально-діагностична тактика. – М .: Літтерра 2010.
https://medside.ru/pankreatit
Причини, діагностика і лікування хронічного панкреатиту
До одним з найнебезпечніших запалень підшлункової залози відноситься хронічний панкреатит. Хронічний панкреатит має багато симптомів і обов’язково потребує лікування, щоб уникнути необоротних трансформацій органу.
Що це таке
Він відноситься до прогресуючим деструктивно-запальних захворювань, що вражає підшлункову залозу, і призводить до збоїв її внутрішньо-і зовнішньосекреторної функції. На частку цього виду панкреатиту припадає близько 5-10% усіх захворювань травних органів.
Чоловікам діагноз «хронічний панкреатит» ставиться частіше, ніж жінкам. В даний час панкреатит стає все більш «молодим», у жінок пік хронічного панкреатиту доводиться на 35 років, також зустрічається він і у дітей.
Відзначається підвищення ризику появи злоякісних новоутворень в підшлунковій на тлі хронічного панкреатиту. Часто відзначається прямий зв’язок хронічного панкреатиту з ростом захворюваності на цукровий діабет.
Перебіг хронічного панкреатиту хвилеподібний, фази загострень змінюються тимчасової ремісії. Незважаючи на повільне протікання, в підшлунковій залозі йдуть незворотні зміни. У залозі відбуваються збої в системі кровообігу, розростаються сполучні тканини, формуються рубці.
В результаті відбувається порушення травлення, панкреатит може маскуватися під інші патології органів шлунково-кишкового тракту – холецистит, виразкову хворобу.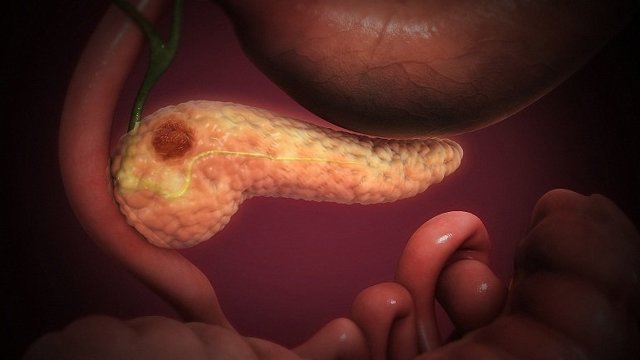
Причини розвитку хронічного панкреатиту
Як і у випадку з гострим панкреатитом, формування хронічного процесу відбувається в результаті прийому алкоголю і наявності жовчнокам’яної хвороби.
Інші фактори, що сприяють розвитку хронічної форми панкреатиту:
- стійке підвищення в крові рівня іонів кальцію;
- муковісцидоз;
- деякі види лікарських препаратів;
- ідіопатичний панкреатит (панкреатит неясної етіології);
- аутоімунний, генетично обумовлений панкреатит.
Активні тканини залози синтезують ферменти, які при нормальному травному процесі повинні проникати в дванадцятипалу кишку. При порушенні цього процесу розвивається панкреатит. Його формуванню сприяють нерегулярне харчування, прийом спиртовмісних напоїв і жирної їжі, які порушують синтез соків підшлункової, виснажують її.
Хронічну форму панкреатиту також можуть викликати такі причини:
- кислотозависимих патології травного органу і 12-ти палої кишки;
- хронічні хвороби печінки і жовчного міхура;
- глистяні інвазії;
- наслідки тупої травми живота;
- куріння;
- інфекції;
- функціональні збої сфінктера Одді і фатерова соска;
- стреси.
Тісно пов’язані цукровий діабет і хронічний панкреатит: діабет здатний бути причиною запалення в підшлунковій залозі і навпаки.
Класифікація патології
Хронічний перебіг панкреатиту класифікують за:
- походженням:
- первинний (токсичний, алкогольний та інші);
- вторинний (біліарний та інші.);
- клінічними проявами:
- больовий (постійний і рецидивний);
- поєднаний (спостерігається кілька клінічних симптомів);
- псевдотуморозний (холестатичний, з частковою дуоденальної непрохідності, з портальною гіпертензією);
- латентний (симптоматика невиражена).
- по морфологічної картини:
- запальний (інфільтративно-фіброзний);
- обструктивний;
- кальцифікуючий;
- індуратівний (фіброзно-склеротичних).
- за функціональною картині:
- гіпоферментний;
- гіперферментний.
- за характером функціональних порушень:
- гіпосекреторний;
- гіперсекреторний;
- дуктулярная;
- гіпоінсулінізм;
- гиперинсулинизм;
- обтураційний.
Тривалий час застосовувалася марсельський-Римська класифікація:
- Обструктивний.
- Кальцифікуючий (хронічний калькульозний).
- Паренхиматозно-фіброзний.
Основні форми хронічного панкреатиту по Хазанову:
- Паренхіматозна (рецидивна). Дана форма зустрічається найчастіше, – у половини хворих. Напади бувають кілька разів на рік, але симптоми виражені не так явно, як при набряку.
- Інтерстиційна (набрякла). Форма схожа на гостру. Симптоми: біль гострого характеру, нудота, блювота.
- Фіброзно-склеротичних (індуративна). Спостерігається у 15% пацієнтів. Виражений постійний больовий синдром, але загальний рівень амілази не високий. Перебіг – прогресуюче, ускладнення зустрічаються в половині випадків даної форми панкреатиту.
- Гіперпластичний, або псевдотуморозний (псевдоопухолевая). Цією формою панкреатиту страждають близько 5% хворих.
- Кістозний. Його відрізняють велика хворобливість і інтоксикація в фазу загострення.
За перебігом хвороби хронічний тип ділять на:
- Легкий. Напади – кілька разів на рік, біль знімається спазмолітиками і анальгетиками. Робота залози не порушена.
- Середній. Рецидиви – кілька разів на рік, стійкий больовий синдром, з підвищеною ферментацією. Порушені внутрішня і зовнішня секреція залози.
- Важкий. Часті напади з підсилюються болями. Спостерігаються панкреатическая діарея і панкреатогенний діабет.
Поняття «реактивний панкреатит» в класифікації не виділено. Під цією назвою об’єднують відповідні реакції підшлункової на провокуючі фактори.
симптоми
Симптоми панкреатиту часто залишаються поза увагою, і лікування панкреатиту у дорослих відкладається до першого серйозного нападу. За сукупністю симптомів видно хронічний панкреатит:
- Відрижка, метеоризм.
- Нудота блювота.
- Нестійкість стільця – чергується пронос із замком.
- Відсутність апетиту.
- Схуднення.
- Підвищене слиновиділення.
- Обкладений язик.
Болі можуть виникати в залежності від місця ураження органу, вони можуть бути дуже сильними і помірно ниючі.
больові симптоми
Вони характеризують фазу загострення. Болю колючого характеру постійні або рецидивуючі. Локалізуватися здатні по всьому животу або в епігастрії. Іррадіюють болю в поперек, лопатку, низ живота. Відмітною є їх оперізуючий характер. Симптом здатний посилитися після вживання рясної їжі або жирних страв, але може і не бути пов’язаний з прийомом їжі.

диспепсичні розлади
При хронічному панкреатиті на передній план виходить метеоризм і блювота. Під час фази загострення блювота з’являється перед появою болів або на піку больового синдрому. Відмінною особливістю блювотного синдрому вважається відсутність полегшення.
Наявні метеоризм, гірка відрижка – пов’язані з труднощами травлення, до таких же симптомів відносять рідкий стілець з підвищеним вмістом в ньому жирів.
загальносоматичні симптоми
До загальносоматичних симптомів можна віднести:
- загальну слабкість;
- млявість;
- зростання температури до 39 ° – 40 ° С;
- втома;
- при біліарнозавісімого панкреатиті можливо пожовтіння склер, слизових і шкірних покривів.
ускладнення
Ранніми ускладненнями вважаються:
- обтураційна жовтяниця (через збій в процесі відтоку жовчі),
- внутрішні кровотечі через прориву або виразки порожнистих органів шлунково-кишкового тракту,
- портальна гіпертензія,
- інфекції та їх ускладнення.
Ускладнення системного характеру:
- енцефалопатії,
- мультиорганної патології,
- функціональна недостатність ниркової, легеневої, печінкової систем і органів,
- ДВС-синдром.
З розвитком панкреатиту можуть розвинутися: кровотечі стравоходу, цукровий діабет, виснаження, злоякісні новоутворення підшлункової.
діагностика
Для диференціальної діагностики потрібні проби на активність підшлункової ферментів в крові. Радіоімунного аналіз показує зростання діяльності еластази і трипсину. Копрограма допомагає визначити надлишок жирів, це дає можливість припустити ферментну недостатність.
Для підтвердження діагнозу лікар аналізує симптоми, проводить фізикальний огляд, після чого направляє на проведення досліджень:
- загальний аналіз крові, який підтверджує наявність запалення.
- біохімічний аналіз крові. Головною ознакою загострення вважається збільшення рівня амілази в крові в п’ять разів.
- біохімічний аналіз сечі потрібен для оцінювання рівня амілази (діастази).
- УЗД допомагає побачити візуально трансформації не тільки підшлункової залози, а й інших органів черевної порожнини.
При постановці питання про необхідність проведення хірургічного втручання, призначається проведення МРТ, МСКТ або лапароскопії. Дані типи обстежень дають можливість дізнатися про ступінь деструктивного процесу.
лікування
Терапія панкреатиту відбувається консервативним шляхом або хірургічним, – це залежить від тяжкості перебігу панкреатиту та від присутності ускладнень.
консервативна терапія
Загострення хронічного панкреатиту лікують так само, як і гострий панкреатит, – проводять симптоматичну терапію, знеболювання, дезинтоксикацию, знімають запалення, відновлюють травну функцію.
Для алкогольного панкреатиту обов’язковий відмова від вживання алкоголю, що відразу призводить до полегшення симптоматики.
Залежно від фази панкреатиту (ремісія або рецидив), буде призначатися лікування. Медикаментозне лікування проводиться консервативним або хірургічним шляхом.
У лікуванні панкреатиту також необхідна дієта. Після консультації з лікарем можна додати до класичного лікування терапію в домашніх умовах народними засобами.
Для цього підійдуть трави – ромашка, календула, безсмертник, кріфея амурський.
Схема лікування патології хронічного панкреатиту в стадії загострення виглядає приблизно так:
- Знеболення. Призначають анальгетики та спазмолітики – «Баралгин», «Папаверин», «Анальгін». Хороший ефект роблять внутрішньовенні уколи.
- Дезінтоксикація. Для чого застосовують інфузіціонние розчини – фізіологічний розчин, розчини глюкози, «Гепарин», «Реосорбілакт».
- Інгібітори протонної помпи «Омез», «Омепразол», H2-блокатори гістамінових рецепторів «Ранитидин», «Фамотидин», інгібітори протеаз – «Гордокс», «Контрикал».
- Алюміній містять препарати, які нейтралізують соляну кислоту – «Альмагель», «Алюмаг», «Маалокс». Вони сприяють зняттю болю.
- Ферментні препарати – таблетки «Панкреатин», «Креон», «Панзинорм».
- Антибіотики. Застосовують – «Амоксиклав», «Ампіцилін».
- Прийом вітамінів. Найчастіше вітаміни групи B, вітаміни C, A, E, D, K, PP.
При лікуванні можна спиратися на відгуки людей, треба брати до уваги, що лікування неперевіреними засобами і без призначення лікаря може виявитися неефективним або небезпечним для здоров’я.
У фазі загострення
У перші дні загострення рекомендується повний голод, пізніше – щадна дієта і медикаментозне лікування.
Для лікування болю застосовують анальгетики. Засоби першої лінії – протизапальні нестероїдні препарати. У важких випадках застосовують наркотичні анальгетики і блокаду нервових стовбурів. При больовому синдромі, який викликаний закупоркою протоки каменем, призначають спазмолітики.
У терапію додають глюкокортикостероїди та антигістамінні препарати, для придушення імунної відповіді організму, що веде до зниження аутоагресії проти власних клітин підшлункової залози.
У фазі ремісії
Пацієнту треба дотримуватися основних принципів дієти. Медикаментозна схема лікування в цій фазі не проводиться. Дієта стає способом життя для пацієнта.
В меню включено багато білкової їжі, а жирні, смажені, гострі страви виключаються, через те, що їх споживання підвищує навантаження на підшлункову.
Також прибирають з раціону газовані і спиртні напої, квас, міцну каву. Хворий повинен повністю відмовитися від куріння.
Під час сніданку потрібно з’їсти більшу частину вуглеводних продуктів – молочні каші, картопляне пюре з відвареним м’ясом.
На другий сніданок підійдуть запіканки, овочі, груші та яблука (запечені), пудинги. З напоїв – чай, компоти, відвари трав, киселі. Протягом дня можна з’їсти невеликий шматочок підсушеного хліба і трохи цукру (1 десертна ложка).
Обід складається з двох страв: першого (суп на нежирному бульйоні – м’ясному або овочевому) і другого (відварне пісне м’ясо або риба, для гарніру – відварені або приготовані на пару овочі).
Вечеря – щось з асортименту кисломолочних продуктів, сирні запіканки, нежирні сорти риби.
При загостренні для профілактики інфекційних ускладнень застосовують антибіотики широкого спектру дії. Для відновлення об’єму циркулюючої крові і виведення запальних токсинів роблять у великих обсягах інфузійні вливання. Інфузійну терапію замінює форсований діурез (у важких випадках).
При тяжкому стані хворого, його терміново госпіталізують у відділення інтенсивної терапії для проведення реанімаційних заходів по лікуванню і відновленню функціональності всього організму. Після стабілізації вирішується питання про оперативне втручання.
Хірургічне втручання проводиться строго за показаннями. Часто це є життєзберігаючих заходом.
Планово оперується вторинний панкреатит, який виник на тлі захворювань біліарної системи. В такому випадку лікується головне захворювання: холецистит або жовчнокам’яна хвороба. Після відновного періоду симптоматика проходить, а панкреатит переходить в стійку ремісію. При хронічному панкреатиті проводять такі види операцій:
- Холецистектомія (лапароскопічним або лапаротомних способом).
- Малоінвазивні втручання для видалення конкрементів жовчного міхура. Якщо відсутня оптична техніка або присутні камені великих розмірів, ця операція проводиться відкритим лапаротомного доступом.
Екстрене оперативне втручання проводиться при великому панкреонекроз, або при виникненні ускладнень.
дієта
Гостра фаза панкреатиту не має будь-якої циклічності і сезонності. Причина виникнення – недотримання дієти. Тільки повна відмова від жирних продуктів і страв, які збільшують навантаження на залозу, здатні позбавити від симптомів хронічного панкреатиту і продовжити фазу ремісії.
Хворим панкреатитом рекомендується дієта №5. При рецидивах панкреатиту призначають дієту «Стіл №1». У стадії ремісії – стіл №2. Основними принципами в дієтичному харчуванні вважається прийом їжі маленькими порціями 5-6 разів за день. Їжа повинна готуватися на пару, вариться або пекти без скоринки.
Поза фазою загострення можна вживати в їжу некислі сорти ягід і фруктів – яблука, сливи, абрикоси, жовту черешню, але потроху. Цитрусові – в помірних кількостях. При хронічному панкреатиті дозволяється вживати в їжу стиглу хурму.
Поза загострень дозволяють вживати банани в невеликих кількостях. Можна ввести в меню салат з огірків, із заправкою з йогурту, а в стадії ремісії дозволяється додати невелику кількість гарбузового насіння.
При відсутності діабету і хорошою переносимості можна вживати мед по 1 ч. Л. у день.
Заборонені: алкогольні напої, міцні каву, чай, какао. Крім цього, не рекомендовано незбиране молоко. Під забороною завжди – копченості, смажене м’ясо, торти з жирним кремом, свіжа випічка.
профілактика
Первинна профілактика:
- відмова від алкоголю, куріння;
- правильне харчування;
- прийом достатньої кількості води;
- присутність в раціоні вітамінів і мікроелементів;
- своєчасне звернення до лікаря.
Важливу роль у збільшенні тривалості ремісії, виключення рецидивуючих випадків і поліпшення якості життя грає санаторно-курортне лікування.
прогноз
При дотриманні рекомендацій по профілактиці загострень панкреатит хронічного перебігу має сприятливий прогноз. Порушення дієти, вживання алкоголю, куріння і неправильне лікування сприяють розвитку дистрофічних процесів в тканинах залози і формують важкі ускладнення. Ці ускладнення, що вимагають хірургічного втручання, і можуть привести до летального результату.
З хронічним панкреатитом можна дожити до глибокої старості, якщо не зловживати алкоголем, правильно харчуватися.
https://MoyJivot.com/zabolevaniya/pankreatit/hronicheskiy-simptomi-lechenie
Хронічний панкреатит: симптоми і лікування у дорослих. ліки
Захворювання органів травлення є одними з найпоширеніших. Незбалансоване харчування і шкідливі звички згубно діють на внутрішні органи. Однією з перших страждає підшлункова залоза.
Про симптоми і лікування хронічного панкреатиту у дорослих повинен знати кожна людина, щоб вчасно виявити патологію і вжити необхідних заходів.
Чим характеризується патологія?
Панкреатит є досить небезпечною і серйозною патологією. Під впливом несприятливих факторів в підшлунковій залозі починається процес запалення, в результаті чого порушується процес вироблення ферментів, а також ускладнюється їх рух в кишечник. Це призводить до того, що залоза починає самопереваривание. Панкреатит небезпечний для всього організму.
При його розвитку починається вироблення токсинів, які вражають інші внутрішні органи.
Кількість випадків розвитку даної патології збільшилася в рази за останні десятиліття. Панкреатит супроводжується характерними симптомами і вимагає тривалого лікування.
Обережно, панкреатит! Відео:
Найбільш імовірним фактором появи панкреатиту є алкогольна залежність. Вживання великої кількості міцного алкоголю призводить до розвитку спазму сфінктера залози, в результаті чого ферменти скупчуються, залоза починає самопереваривание.
Також до причин відносять:
- наявність жовчнокам’яної хвороби;
- розвиток патологій інших внутрішніх органів травлення;
- неправильне харчування, переважання в раціоні жирної, гострої або солодкої їжі;
- травми підшлункової залози в результаті механічної дії;
- хірургічні втручання;
- стресові ситуації і депресії;
форми
Захворювання може протікати в декількох формах:
- гостра;
- хронічна;
- реактивна.
- Гострий панкреатит може також мати різні форми, у яких відрізняються симптоми і лікування:
- Інтерстиційна супроводжується гострим набряком органу;
- Геморагічна характеризується внутрішніми крововиливами;
- При гострому некрозі з’являються осередки розпаду тканин залози;
- Холецистопанкреатит супроводжується холециститом;
- Гнійна форма має на увазі появу гнійних вогнищ.
Всі форми гострого панкреатиту можуть переходити одна в іншу. При цьому процеси запалення в підшлунковій залозі завжди призводять до некрозу тканини. Саме тому патологія вимагає негайного лікування.
Хронічний панкреатит представляє собою запальний процес у внутрішньому органі, який розвивається повільно, але також призводить до порушень його функціонування. Як правило, така форма захворювання має періоди загострень і ремісії.
Цей тип може протікати практично без симптомів. Больові відчуття часто виникають тільки при загостренні хронічного панкреатиту.
Виділяють також реактивний панкреатит, який представляє собою гострий швидкоплинний напад захворювання. Він розвивається при наявності патологій інших внутрішніх органів – шлунка, жовчного міхура, печінки або дванадцятипалої кишки.
Він характеризується стрімким розвитком симптоматики за лічені секунди.
Як правило, такий панкреатит часто зустрічається у маленьких дітей. Причиною цього не до кінця сформований травний тракт і імунітет.
симптоми
Симптоматика захворювання залежить від його стадії і форми протікання. На початковій стадії вони практично відсутні. Перші ознаки починають проявлятися вже тоді, коли в підшлунковій залозі розвиваються небезпечні зміни.
Хронічна форма панкреатиту супроводжується нудотою, печією, відрижкою. У деяких випадках може відзначатися втрата апетиту і зниження ваги хворого. При тривалому перебігу захворювання може розвиватися жовтизна на шкірі і очних білках. Шкіра при цьому стає сухою і на ній з’являються невеликі червоні плями.
- При порушенні дієтичного харчування та вживанні жирної їжі або алкоголю виникають періоди загострення.
- Основні симптоми загострення панкреатиту:
- Сильний біль в районі шлунку з лівого боку;
- хворобливість може носити оперізуючий характер;
- напади нудоти і блювоти з жовчю;
- зміна запорів і проносів;
- висока температура тіла;
- гіркота у роті;
- здуття, підвищене газоутворення;
- втрата апетиту;
- напади гикавки, сухості в роті;
- падіння артеріального тиску;
- задишка;
- наліт на язиці.
- При появі подібних симптомів слід негайно звернутися до лікаря.
Чим швидше буде поставлений діагноз і розпочато лікування, тим менше ризик розвитку серйозних ускладнень. Категорично заборонено займатися самолікуванням!
5 вправ від панкреатиту. Відео:
Незважаючи на те, що симптоми гострого панкреатиту завжди яскраво виражені, лікар повинен провести обстеження для уточнення форми і тяжкості захворювання. Тільки після встановлення точного діагнозу підбирається терапія.
Серед основних методів діагностики захворювання застосовують:
- дослідження урини;
- вивчення калових мас;
- аналізи крові (загальний і біохімічний);
- УЗД органів черевної порожнини;
- рентген;
- ендоскопія;
- лапароскопія;
- КТ або МРТ.
лікування
Методи терапії панкреатиту підбираються залежно від форми і стадії протікання захворювання. Але, як правило, дана патологія вимагає зміни способу життя і постійної терапії протягом усього життя.
Припинення лікування і повернення до шкідливих звичок призводять до загострень і погіршення стану хворого.
Терапія при гострій формі
При виникненні гострої форми захворювання в першу добу слід повністю виключити їжу і питво. На другу добу дозволяється приймати чисту негазовану воду. Для заспокоєння залози необхідно покласти на живіт грілку з льодом.
Гострий панкреатит вимагає негайної медичної допомоги. Тому необхідно викликати бригаду швидкої допомоги. До її приїзду дозволяється прийняти знеболюючий засіб (наприклад, Но-шпу).
В умовах стаціонару пацієнтові призначаються наступні ліки при панкреатиті гострої форми:
- cолевие розчини або плазмозамінники;
- знеболюючі засоби (Но-шпа, Папаверин, Кетанов);
- диуретические препарати для зняття набряку залози (Фуросемід, Даікарб);
- нудоти кошти (Церукал, Метоклопрамид);
- препарати для затримки вироблення ферментів (Контривен, Трасилол);
- вітамінні комплекси.
Голодування може тривати до 5 днів, в деяких випадках навіть до 2 тижнів. В цей час ставлять крапельниці з поживними речовинами. Введення продуктів починається маленькими порціями. Першими дозволено вводити кефір і сир.
https://www.youtube.com/watch?v=0TUzrBR-JFo
При відсутності поліпшення від медикаментозного лікування призначається хірургічне. В даному випадку характер операції залежить від виду ускладнення:
- видалення каменів з проток;
- видалення вогнищ запалення;
- видалення кісти;
- видалення нервових закінчень, що відповідають за вироблення ферментів;
- повне або часткове видалення підшлункової залози;
- повне або часткове видалення шлунка або жовчного міхура;
- проведення обхідних проток;
- звільнення сфінктера.
Лікування хронічного панкреатиту
Панкреатит може не доставляти хворому неприємних відчуттів довгий час. У разі виявлення патології людині необхідно в першу чергу дотримуватися певної дієти.
- Саме правильне харчування стає основою лікування і дозволяє уникнути загострень.
- Основи дієти при патології:
- необхідно повністю відмовитися від шкідливих звичок (алкоголю та куріння);
- з раціону слід прибрати такі категорії продуктів: жирне, солоне, копчене, маринади, копченості, консерви, газованої води і т.д .;
- обмеження кисломолочних продуктів і клітковини;
- прийоми їжі повинні бути маленькими і частими;
- основу раціону складають легкоусваяємого страви на пару, відварені або тушковані.
Порушення дієтичного харчування призводить до ускладнення захворювання і виникнення больових відчуттів. Як лікувати хронічний панкреатит при загостренні?
У таких випадках застосовуються медикаментозні засоби:
- анальгетики для зняття болю (Но-шпа, Папаверин);
- антибіотики для зменшення запалення (Амоксицилін);
- ферментні засоби для поліпшення травлення (Мезим, Панкреатин, Фестал);
- препарати для зниження кислотності (Ренні, Маалокс).
Народна медицина
У народній медицині є чимало рецептів, які допомагають поліпшити самопочуття і нормалізувати роботу підшлункової залози:
- Трав’яні збори з череди, ромашки, календули, шавлії і звіробою. Всі трави змішують в рівних частинах. Потім беруть столову ложку суміші і заливають склянкою окропу. Після настоювання проціджують і приймають за півгодини до їди тричі на день.
- Овочеві соки. З двох свіжих картоплин і морквин віджимають сік і приймають по півсклянки натщесерце протягом тижня.
- Насіння кмину в кількості однієї чайної ложки заливають склянкою окропу і настоюють кілька годин. Приймають за півгодини до їжі по півсклянки.
Народна медицина є допоміжним методом лікування. Всі рецепти повинні узгоджуватися з лікуючим лікарем.
небезпека захворювання
Хронічний панкреатит при тривалому перебігу без необхідного лікування не тільки призводить до порушення обміну речовин і процесу травлення, але і може спричинити за собою серйозні ускладнення.
Запальні процеси в тканинах підшлункової залози загрожують роботі всього організму.
Молочниця у чоловіків: симптоми і лікування. – тут більше корисної інформації.
Серед наслідків панкреатиту можуть бути:
- розвиток діабету цукрового типу;
- розвиток панкреонекрозу;
- виникнення онкологічних патологій;
- абсцес;
- внутрішні кровотечі і т.д.
Прогноз і профілактика
Панкреатит відноситься до таких захворювань, які неможливо повністю вилікувати. Причина цього криється не в тому, що медицина погано розвинена, а в специфіці самого захворювання.
- Однак при дотриманні всіх рекомендацій щодо харчування та способу життя можна практично повністю виключити ризик виникнення загострень і поліпшити якість свого життя.
- Основними заходами профілактики розвитку панкреатиту або його загострень можна назвати:
- правильне і повноцінне харчування;
- відмова від алкоголю і куріння;
- регулярна фізична активність.
https://HealFolk.ru/hronicheskiy-pankreatit-simptomy-i-lechenie-u-vzroslyh.html
панкреатит
У звичайних умовах травні ферменти знаходяться в клітинах в інактивована стані.
Однак під дією різних факторів може відбутися їх активація, і вони почнуть перетравлювати паренхіму підшлункової залози і власні тканини організму з такою ж легкістю, як і екзогенні харчові продукти.
Запалення підшлункової залози і вихід травних ферментів в кров обумовлює розвиток важкої інтоксикації.
Виділяють гострий і хронічний панкреатит. Основна відмінність полягає в тому, що при гострому панкреатиті можливе відновлення нормальної функції підшлункової залози; при хронічній формі з плином часу спостерігаються неухильне зниження функції.
- інтоксикація алкоголем;
- жовчнокам’яна хвороба;
- запальні захворювання дванадцятипалої кишки;
- травми;
- прийом деяких лікарських препаратів;
- спадкові порушення обміну речовин, хвороби сполучної тканини.
- сильна гострий біль в животі з іррадіацією в спину (іноді описується як оперізуючий біль);
- симптоми інтоксикації (лихоманка, нудота, блювота, загальна слабкість, зниження апетиту);
- кашкоподібний стілець з неперетравлені частинками їжі.
- панкреонекроз;
- помилкова кіста підшлункової залози;
- панкреатогенний асцит;
- абсцес підшлункової залози;
- легеневі ускладнення.
При хронічному панкреатиті недостатність ендокринної функції підшлункової залози може приводити до розвитку цукрового діабету.
Виникнення гострого панкреатиту або загострень хронічного вимагає термінової госпіталізації в хірургічне відділення стаціонару: навіть невелике зволікання загрожує важкими наслідками. Тому в разі розвитку у вас або ваших близьких описаних симптомів слід негайно викликати швидку допомогу.
У період ремісії хронічного панкреатиту рекомендується повністю відмовитися від алкоголю і дотримуватися правильного режиму харчування. Хворим показана дієта з обмеженням жирів і підвищеним вмістом білка (вживання м’яса, риби, сиру), виключаються гострі страви і груба рослинна клітковина (капуста, сирі яблука, апельсини).
Для постановки діагнозу проводять обстеження, яке включає загальний клінічний аналіз крові, який проводять з метою виявити ознаки запалення (підвищення кількості лейкоцитів, збільшення ШОЕ і ін.
); біохімічний аналіз крові – для виявлення підвищеного рівня ферментів підшлункової залози (амілаза, ліпаза, трипсин); аналіз сечі виявлення амілази в сечі також свідчить про панкреатиті; УЗД органів черевної порожнини дозволяє виявити зміни підшлункової залози та інших органів (наприклад, жовчного міхура); гастроскопия (ЕГДС); рентгенографія органів черевної порожнини; ендоскопічна ретроградна холангіопанкреатографія (ЕРХПГ); аналіз калу; функціональні тести.
При гострому панкреатиті призначають голодну дієту, анальгетики для купірування больового синдрому, крапельниці для внутрішньовенного введення сольових або колоїдних розчинів, інгібітори протеолітичних ферментів (ліки, що блокують активність ферментів) та інші препарати.
У рідкісних випадках може знадобитися хірургічне лікування.
Лікування хронічного панкреатиту передбачає: дотримання дієти, знеболюючі препарати, вітаміни, замісну терапію ферментами, лікування цукрового діабету та інших ендокринних порушень, своєчасне лікування жовчнокам’яної хвороби.
Профілактика захворювання передбачає, перш за все, повна відмова від алкоголю, своєчасне лікування захворювань жовчних шляхів, шлунка та дванадцятипалої кишки, правильне харчування (виключення грубих тваринних жирів і гострих приправ). При хронічному панкреатиті ці заходи будуть перешкоджати розвитку загострень.
https://health.mail.ru/disease/pankreatit/