У цій статті ви знайдете відповіді на багато питань про зв’язок алергії та діабету, а також про їх відмінностях. Крім того, ви дізнаєтеся, як лікувати алергію при діабеті.
Цукровий діабет – захворювання, пов’язане з порушенням вуглеводного обміну, при якому відбуваються порушення в багатьох системах організму.
Патогенез цукрового діабету і алергії. Чи є зв’язок?
В основі цукрового діабету лежить одна з двох причин: або недолік інсуліну (гормону, що регулює обмін вуглеводів), або порушення взаємодії інсуліну з клітинами організму.
Цукровий діабет ділиться на два типи:
- Перший пов’язаний з ураженням клітин підшлункової залози, що виробляє інсулін, і як результат – низький рівень інсуліну в крові. Це може відбуватися через дефекти в імунній системі, коли організм сам руйнує тканину підшлункової залози (панкреонекроз).
- Другий тип діабету розвивається, коли рівень інсуліну нормальний, але взаємодії з клітинами організму не відбувається, такий процес називається інсулінорезистентність. Вона розвивається найчастіше при ожирінні, коли змінюється число і структура периферичних рецепторів.
Цукровий діабет генетично обумовлений – у тих людей, чиї найближчі родичі хворіють на діабет, ризик захворіти набагато вище.
Алергія – це реакція імунної системи, яка проявляється підвищеною чутливістю до певних чужорідних білків (алергенів). При попаданні їх в організм відбувається складний каскад реакцій, результатом якого є загальний відповідь організму – анафілактичний шок, – або місцева запальна реакція (набряк, свербіж, почервоніння).
 Таким чином, спільність цих двох патологій в тому, що і при діабеті 1 типу, і при алергії виявляється задіяна імунна система організму людини . Але на цьому схожість закінчується, адже в патогенезі цих реакцій беруть участь різні ланки імунної системи, що не мають прямого зв’язку між собою.
Таким чином, спільність цих двох патологій в тому, що і при діабеті 1 типу, і при алергії виявляється задіяна імунна система організму людини . Але на цьому схожість закінчується, адже в патогенезі цих реакцій беруть участь різні ланки імунної системи, що не мають прямого зв’язку між собою.
При цукровому діабеті, крім основних ознак захворювання (підвищена спрага, голод, схуднення, часте рясне сечовипускання), також можуть спостерігатися і інші, менш значущі, наприклад, свербіж і запальні явища на шкірі (прищики, гнійники, і т.п.).
Свербіж шкіри при цукровому діабеті легко переплутати з алергією – він може виникати при підвищеному рівні глюкози, носить схожий характер проявів і проходить самостійно при нормалізації цукру крові.
Алергія при діабеті – можливі реакції
Алергія при діабеті розвивається дещо частіше, ніж у загальній популяції, чому є вагома причина – постійний прийом препаратів для лікування інсуліну.
Нижче ми розглянемо основні реакції, які можуть проявитися у хворого.
Алергічні реакції на препарати для лікування цукрового діабету
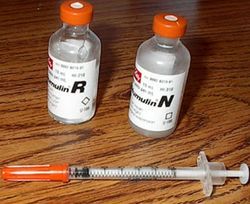
- папул,
- почервоніння,
- набряку,
- сильного свербіння.
Крім того, в окремих випадках можливі і системні реакції – набряк Квінке, анафілактичний шок.
Причиною цього є неякісні препарати, що містять в своєму складі великий рівень білків тваринного походження, до яких наш організм дуже чутливий. Якісні препарати містять в складі людський білок, який має родинне для організму будова і не викликає подібних реакцій.
При появі такої реакції найбільш важливо змінити препарат, або виробника препарату, віддаючи перевагу якісним оригінальним лікам.
Якщо ж зробити це неможливо, слід проконсультуватися у лікаря-алерголога, який призначить відповідне лікування (наприклад, введення малих доз глюкокортікосероідних препаратів, що перешкоджають виникненню алергічної реакції).
Самостійно призначати ці препарати не варто, так як вони можуть взаємодіяти з ліками для лікування цукрового діабету та послаблювати їхню дію. Також, для купірування алергічної реакції можливий прийом антигістамінних препаратів, таких як Супрастин або тавегіл.
Харчова алергія при діабеті
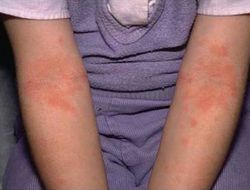
У пацієнтів з цукровим діабетом часто виникає інтенсивне свербіння шкіри, при якому можуть з’являтися бульбашки і почервоніння, переважно на обличчі, руках, ногах, стопах. Це відбувається через підвищення рівня цукру в крові і пов’язане з вживанням продуктів, що містять багато вуглеводів (шоколад, деякі фрукти (виноград, банани), борошняне). Таку реакцію можна переплутати з алергією на ці продукти.
Якщо при нормалізації рівня цукру крові і постійному його контролі дані прояви зникають, значить, вони пов’язані з діабетом і не є харчовою алергією.
Але як при шкірній сверблячці, пов’язаному з діабетом, так і при алергічних реакціях, зменшити прояви допоможуть протиалергічні (антигістамінні) препарати.
Кращий прийом препаратів 2 і 3 покоління, що не володіють багатьма побічними ефектами, наприклад, сонливістю:
- лоратадин,
- Цетиризин,
- Фексадін.
Холодова алергія при діабеті
Холодова алергія – поява червоних плям, лущення при впливі холоду – також виникати у людей з діабетом. Тут же головна відмінність алергії від проявів діабету в локалізації та причини – ураження шкіри виникає у відкритих місцях (обличчя, кисті рук), і з’являється після перебування на морозі.
При цьому виді алергії слід захищати шкіру від холоду:
- надягати рукавички до виходу на вулицю,
- використовувати гігієнічну помаду, захисні креми
При виникненні алергічної реакції на холод слід ретельніше контролювати кількість цукру в крові (не менше 4 разів на добу) і при необхідності проводити коригування доз інсуліну. Не варто займатися самолікуванням, тому що деякі протиалергічні препарати знижують ефективність інсуліну.
Важливо довести до відома свого лікаря про появу алергії на холод. Відповідне лікування призначить саме він.
Таким чином, при цукровому діабеті необхідно пам’ятати наступне:
- хворим на цукровий діабет важливо знати про можливі прояви захворювання – шкірній сверблячці і запальних ураженнях шкіри; для їх лікування слід ретельно контролювати рівень цукру крові і дотримуватися низкоуглеводную дієту;
- При появі алергічних реакцій у місці введення препаратів інсуліну , необхідно змінити препарат / виробника на більш якісний, який не містить в складі білків тваринного походження.
- При виникненні алергічних реакцій у пацієнтів з цукровим діабетом можливий прийом протиалергічних препаратів, кращі препарати 2-го і 3-го поколінь (Лоратадин, Цетиризин, Фексадін).
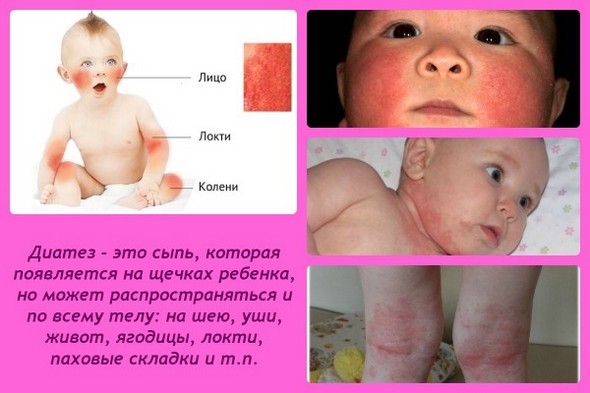
Діатез

Діатез – конституціональна особливість, яка обумовлює схильність дитячого організму до розвитку певних захворювань або патологічних реакцій. Залежно від виду діатезу у дітей може відзначатися схильність до алергічних реакцій, порушення обмінних процесів, дифузійної гіперплазії лімфоїдної тканини, інфекційні захворювання і т. Д.
В діагностиці діатезу беруть участь різні дитячі фахівці, використовуються лабораторні та інструментальні методи дослідження. Лікувальна тактика при діатезах передбачає дотримання дієти і режиму, лікарську терапію з урахуванням індивідуальних проявів, масаж, гімнастику.
Діатез (аномалія конституції) – спадкова особливість організму дитини, яка обумовлює специфіку його адаптивних реакцій і схильність до певних захворювань. Термін «діатез» був введений в педіатрію в к. XIX – поч.
XX століття для позначення спадкової схильності до чого-небудь, оскільки рівень розвитку науки того часу не давав точних уявлень про молекулярні і генетичні механізми багатьох захворювань.
Сьогодні, завдяки розвитку молекулярної біології і генетики, вчення про діатез являє швидше історичний інтерес, хоча як і раніше використовується у вітчизняній педіатрії.
Таким чином, діатез не є самостійним захворюванням або синдромом, а позначає особливість конституції людини, пов’язану зі спадковими, віковими, середовищні фактори і визначальну реактивність організму.
Наявність того чи іншого діатезу (фону, прикордонного стану) у дитини при несприятливому збігу екзогенних і ендогенних впливів є ризик-фактором розвитку певних захворювань.
Вважається, що до 90% хронічних захворювань дорослого віку розвивається на тлі діатезу.

В основі аномалій конституції або діатезу лежить розлад нейроендокринної регуляції метаболічних і імунологічних процесів, що призводить до розвитку неадекватних, патологічних реакцій на звичайні подразники.
Фактором ризику розвитку діатезу у дитини є несприятливий перебіг вагітності: токсикози, інфекційні захворювання матері, фармакологічна навантаження в період вагітності, порушення харчового режиму майбутньою мамою, шкідливі звички; гіпоксія пода, асфіксія під час пологів.
Діатезу схильні діти з обтяженою спадковістю, перинатальною патологією ЦНС, низькою або підвищеною масою тіла при народженні, що знаходяться на штучному вигодовуванні, які страждають дисбактеріозом кишечника.
Доведено зв’язок між діатезом і раннім інфікуванням дитини респіраторно-синцитіальним вірусом.
Діатез у дитини може маніфестувати при недотриманні режиму дня, нераціональне харчування, дефектах догляду, хронічних інфекціях, вакцинації, емоційному дистрессе і ін.
У медицині налічується понад 20 видів діатезів; при цьому можливо їхнє різне сполучення і індивідуальні варіанти, властиві конкретній людині. До специфічно аномалій конституції дитячого віку відносять ексудативно-катаральний, лімфатико-гіпопластичний і нервово-артритичний діатези.
Ексудативно-катаральні (алергічні, атопические) діатези включають різні транзиторні алергічні прояви у дітей раннього віку, які в подальшому можуть трансформуватися в хронічні алергічні та інфекційно-запальні захворювання.
Лімфатико-гипопластические (лімфатичні) діатези об’єднують групу первинних імунодефіцитних станів, що обумовлюють гіперплазію лімфоїдної тканини і тимуса. Нервово-артритические діатези представлені різними порушеннями обміну сечової кислоти і пуринів.
Серед рідко зустрічаються форм виділяють психастенический, вегетодістоніческій, атеросклеротичний та ін. Діатези.
Ексудативно-катаральний діатез становить 40-70% випадків серед різних форм діатезу у дітей першого року життя. При раціональної корекції прояви діатезу зникають до 2-3 років.
Іноді в складі ексудативно-катарального діатезу виділяють алергічну (атопічний) аномалію конституції, пов’язану з генетично детермінованої гиперпродукцией IgE і зустрічається в сім’ях зі спадковими алергічними захворюваннями.
Проявом ексудативно-катарального діатезу у дитини першого місяця життя може бути гнейс (себорейний дерматит) – сальні лусочки, які у вигляді панцира покривають волосяну частину голови в області верхівки і тімені.
Гнейс зазвичай має сприятливий перебіг, однак у частини дітей він може трансформуватися в себорейний екзему, що характеризується почервонінням, набряком, мокнутием, освітою кірочок на шкірі лоба, щік, вушних раковин.
Частою ознакою ексудативно-катарального діатезу у дітей першого року життя є молочний струп – почервоніння, набряклість і лущення, свербіж шкіри щік.
Для ексудативно-катарального діатезу характерні стійко зберігаються попрілості в шкірних складках і на сідницях. У частині пастозних, огрядних дітей попрілості можуть протікати з мокнутием і мацерацією шкіри, нашаруванням інфекційних уражень шкіри (піодермія). Найбільш важким проявом ексудативно-катарального діатезу є дитяча екзема, яка з віком може перейти в нейродерміт.
Для дітей з даною аномалією конституції типова паратрофія, нестійка прибавка маси тіла (надмірна вага легко змінюється недостатнім), блідість і одутлість особи, набряклість, географічний язик, метеоризм, абдомінальний синдром.
Діти з ексудативно-катаральним діатезом схильні до частих і затяжним пневмоній, ринітів, синуситу, фарингіту, тонзиліту, бронхіту, атопічного дерматиту.
Диференціальний діагноз при різних проявах ексудативно-катарального діатезу слід проводити з дерматитами, еритродермії, псоріаз та ін.
Частка лимфатико-гіпопластичного діатезу серед аномалій конституції становить 10-12%. Лімфатико-гіпопластичний діатез у дітей формується до 2-3 років і при сприятливому розвитку зникає до пубертатного періоду. У окремих осіб ознаки тимико-лімфатичного статусу зберігаються все життя.
Розвиток лимфатико-гіпопластичного діатезу пов’язано з гіпофункцією надниркових залоз і дисфункцією симпатоадреналової системи, стійкої компенсаторною гіперплазією лімфоїдної тканини, зниженням функції центрального органу імунної системи – вилочкової залози, порушенням гуморального і клітинного імунітету.
Діти з лімфатико-гіпопластичним діатезом мають диспропорциональное статура (відносно короткий тулуб при кілька подовжених кінцівках), бліду мармурову шкіру, слабо розвинену мускулатуру, пастозність і знижений тургор тканин. Такі діти зазвичай мляві, адінамічние, швидко втомлюються, схильні до артеріальної гіпотонії. Вони скаржаться на часті ГРВІ, які протікають з гіпертермією, порушенням мікроциркуляції і явищами нейротоксикоза.
У дітей з лімфатико-гіпопластичним діатезом виявляється збільшення всіх груп периферичних лімфовузлів, гіперплазія аденоїдів і мигдалин, тимомегалия, гепато- і спленомегалія. Після видалення аденоїдів вони мають схильність до повторного розростання.
При даному типі аномалії конституції можуть виявлятися інші аномалії розвитку – гіпоплазія серця, нирок, залоз, зовнішніх геніталій. Вважається, що синдром раптової смерті частіше зустрічається серед дітей з лімфатико-гіпопластичним діатезом.
При лимфатико-гіпопластичний діатез необхідно виключити лімфогранулематоз, ВІЛ-інфекцію.
Нервово-артритичний діатез зустрічається рідше, ніж ексудативно-катаральний і лімфатико-гіпопластичний – у 2-5% дітей.
В його основі лежить спадково обумовлене порушення обміну речовин (переважно сечової кислоти) і зниження утилізує здатності печінки, що проявляється неврастеническим, метаболічним, спастичних і шкірним синдромами.
У дорослому віці у осіб з нервово-артритичним діатезом нерідко розвивається ожиріння, нефрит, сечокам’яна хвороба, хронічна ниркова недостатність, цукровий діабет, атеросклероз, подагра, ЖКХ.
Неврастенічний синдром при нервово-артритичний діатезі спостерігається в 80% випадків. У дітей першого року життя він характеризується надмірним збудженням, занепокоєнням, лякливістю, порушенням сну.
У ранньому і дошкільному віці такі діти рано опановують усним мовленням і читанням, проявляють інтерес і допитливість до навколишнього, мають гарну пам’ять.
Однак поряд з благополучним психічним і емоційним розвитком, у них можуть відзначатися емоційна лабільність, СДУГ, головні болі, наполеглива анорексія, заїкання, енурез.
Синдром обмінних порушень, що супроводжує протягом нервово-артритического діатезу, проявляється минущими артралгіями, дизурическими розладами, салуріей (наявністю уратів, оксалатів, фосфатів в загальному аналізі сечі). Внаслідок низької ацетилюється здатності печінки у дітей може розвиватися ацетонемічний синдром. У період ацетонемічного кризу виникає нестримне блювання, зневоднення, інтоксикація, гіпертермія.
Проявами спастичного синдрому при діатезі служать бронхоконстрикция, мігренеподібні головні болі, кардіалгії, артеріальна гіпертензія, кишкові і ниркові кольки, запори, спастичний коліт. У таких дітей часто виявляється астматичний бронхіт, який може трансформуватися в атопічну бронхіальну астму.
Шкірний синдром при нервово-артритичний діатезі може протікати у вигляді кропивниці, набряку Квінке, почесухи, нейродерміту, екземи. У дітей з нервово-артритичним діатезом проба Манту часто буває позитивною, що вимагає проведення діффдіагностіке з тубінфікованих. Також в процесі спостереження за дитиною необхідно виключити наявність у нього неврозу, цукрового діабету, ревматизму.
- Оскільки діатез не є самостійним захворюванням і діагнозом, діти з різними проявами аномалій конституції можуть бути пацієнтами педіатра, дитячого дерматолога, дитячого ендокринолога, дитячого нефролога, дитячого алерголога-імунолога, дитячого ревматолога, дитячого невролога, дитячого отоларинголога, дитячого гомеопата і ін.
- З методів лабораторної діагностики при діатезах використовуються загальний аналіз сечі і крові; біохімічний аналіз сечі; визначення в крові рівня глюкози, холестерину, фосфоліпідів, сечової кислоти, катехоламінів; імунологічні дослідження (визначення IgA, IgG, Т- і В-лімфоцитів, ЦІК), дослідження калу на дисбактеріоз та ін.
- При лимфатико-гіпопластичний діатез виникає необхідність проведення УЗД вилочкової залози, лімфатичних вузлів, печінки, селезінки, надниркових залоз; рентгенографії органів грудної клітини.
Немедикаментозні методи лікування діатезу у дітей включають дієтотерапію, організацію ретельного догляду і раціонального режиму дня, фізіотерапевтичне вплив.
Дітям з ексудативно-катаральним і алергічним діатезом рекомендується грудне вигодовування, в більш старшому віці – дотримання елімінаційної дієти, яка виключає причинно-значимого агента.
З медикаментів показаний прийом антигістамінних (мебгідролін, кетотифен) і седативних (валеріана) препаратів, вітамінів групи В; якщо на тлі діатезу діагностується дисбактеріоз, призначаються пробіотики (біфідум-і лактобактерії).
Місцева терапія при ексудативно-катаральному діатезі включає ванни з висівками, ромашкою, чередою, корою дуба; нанесення негормональних протизапальних мазей на уражені ділянки шкіри. Хороший ефект дають курси загального ультрафіолетового опромінення.
Можливе проведення специфічної гіпосенсибілізації малими дозами антигенів під контролем алерголога-імунолога. У терапію лимфатико-гіпопластичного діатезу включаються регулярні курси прийому рослинних і синтетичних адаптогенів (елеутерококу, пентоксил), вітамінів; масаж, загартовування, гімнастика.
При виникненні надниркової недостатності призначаються глюкокортикоїди.
У раціоні дітей з нервово-артритичним діатезом необхідне обмеження продуктів, багатих пуринами (шоколаду, какао, печінки, оселедця, горошку, шпинату), жирної їжі.
В комплексну терапію включаються седативні і жовчогінні засоби, вітаміни В6 і В12, гімнастика.
При розвитку ацетонемічного блювання необхідно проведення пероральної або парентеральної регідратації, промивання шлунка, постановка очисної клізми.
Антенатальна профілактика діатезу у дітей включає гіпоалергенні харчування вагітної, попередження гестозів і екстрагенітальних захворювань.
У постнатальному періоді важлива роль належить грудному вигодовуванню дитини, виключення з харчування аллергизирующих продуктів, проведення профілактичного масажу, гартують, гімнастики, санації вогнищ хронічної інфекції.
Вакцинація дітям з діатезом повинна проводитися за індивідуальним графіком, тільки в період ремісії і після спеціальної підготовки.
При дотриманні лікувально-профілактичного режиму прогноз діатезу у дітей сприятливий: у більшості випадків його прояви зникають до перехідного віку.
При лимфатико-гіпопластичний діатез і тимомегалії летальність у дітей першого року життя становить 10%.
Також несприятливим вважається розвиток в молодому віці алергічних, аутоімунних, серцево-судинних, обмінних захворювань.
Діатез
Діатез у дорослих і дітей є спадкову схильність організму до прояву деяких недуг або ж патологічних реакцій.
Найчастіше дана патологія проявляється себе ще в ранньому дитячому віці, але не виключено її первинне прояв і у дорослих людей.
Виходячи з того, який саме вид діатезу почав прогресувати у людини, у нього може відзначатися схильність до прогресування недуг інфекційної природи, до алергії, збою процесу метаболізму та інше.
Важливо розуміти, що діатез – не самостійна нозологічна одиниця, це саме особливість конституції певного індивіда, що має прямий взаємозв’язок з деякими етіологічними факторами, які і обумовлюють реактивність людського тіла.
Зараз велика частина населення дотримується думки, що діатез – це суто дитяча проблема, але це припущення не є вірним. Діатез у дорослих прогресує так само часто, як і у дітей.
Різниця між протіканням патології у дітей і дорослих полягає в тому, що дорослі переносять її легше.
Також примітний той факт, що приблизно 90% всіх хронічних недуг дорослого віку починають прогресувати на тлі діатезу різного характеру.
Етіологія
Справжні причини діатезу були встановлені вченими порівняно недавно. В основі даного патологічного процесу знаходиться порушення нейроендокринної регулювання імунологічних і метаболічних процесів. Внаслідок цього у людини починають прогресувати різні патологічні реакції на певні подразники. До групи ризику входять діти:
- з генетичною схильністю;
- із занадто великий або занадто низькою масою тіла (спираючись на вікову норму);
- яких вигодовують штучно;
- у яких спостерігаються перинатальні патології ЦНС.
Основні фактори ризику:
- асфіксія під час пологів;
- наявність у матері пристрасті до нікотину і алкоголю;
- гіпоксія плода;
- токсикози під час виношування дитини;
- споживання матір’ю під час вагітності різних фармацевтичних препаратів;
- прогресування у жінки під час вагітності різних недуг інфекційної природи;
- споживання продуктів вагітної, які заборонено вживати під час виношування дитини.
Діатез у дорослих і дітей нерідко починає активно розвиватися при неповноцінному харчуванні, при наявності в тілі людини інфекцій, вакцинації, при сильному потрясінні та інше.
Різновиди
В даний час клініцисти налічують понад 20 різних видів діатезів у дорослих і дітей. Деякі ці форми можуть поєднуватися. Основні різновиди цієї патології наступні:
- алергічний діатез. Також в медичній літературі його називають ексудативно-катаральним. У цю групу відносять алергії, які поступово трансформуються в інфекційно-запальні недуги або ж алергічна реакція переходить в хронічну форму;
- лимфатико-гіпопластичний діатез. Також його називають лімфатичний діатез. У цю групу клініцисти відносять різні імунодефіцитні стани (прогресуючі первинно), в результаті яких спостерігається збільшення тимуса і лімфоїдних структур;
- нервово-артритичний діатез. Патологія цього виду характеризується порушенням метаболізму пуринів і сечової кислоти;
- психастенический тип;
- атеросклеротичний тип;
- вегетодістоніческій тип та інше.
Симптоматика
Симптоми діатезу у дорослих і дітей безпосередньо залежать від того, яка саме його форма почала прогресувати у конкретного індивіда. Також може дещо відрізнятися лікування.
Алергічний тип
Алергічний діатез діагностують в 40-70% випадків від загальної кількості хворих. Зазвичай він починає проявляти себе вже на першому році життя дитини. Якщо ж вчасно почати лікувати така недуга (мазь від діатезу «Бепантен» та інші види), то вже до трьох років всі симптоми можуть зовсім зникнути.
Симптоми алергічного діатезу:
- гнейс. У дитини на поверхні голови з’являються сальні лусочки, які покривають область тімені і верхівки у вигляді панцира. Зазвичай такий симптом не становить загрози для здоров’я, але якщо він продовжить прогресувати, то можлива трансформація гнейсу в себорейний екзему. У цьому випадку на вухах, щоках і лобі з’являються гіперемійовані і набряклі ділянки з мокнутием. Пізніше на них утворюються скориночки;
- поширений симптом алергічного діатезу – молочний струп;
- попрілості, що локалізуються переважно на сідницях і в складках шкіри. Якщо дитина має підвищену масу тіла, то нерідко в цих ділянках спостерігається мацерація шкіри і мокнуть;
- дитяча екзема. Якщо її вчасно не почати лікувати, то не виключена її трансформація в нейродерміт;
- пастозність;
- метеоризм;
- дитина нестійкий додає у вазі;
- паратрофія;
- блідість шкіри;
- географічний язик.
Лімфатичний тип
Лімфатико-гіпопластичний діатез зазвичай проявляє себе в трирічному віці. Якщо спостерігається сприятливий перебіг, то його симптоми повністю пропадають до настання періоду статевого дозрівання. У деяких індивідів ознаки лімфатичного діатезу можуть зберігатися все життя.
Прогресування лимфатико-гіпопластичного діатезу безпосередньо пов’язано зі збоєм у функціонуванні симпатоадреналової системи, зниженням функціонування тимуса, порушенням реактивності організму.
Симптоми даного типу:
- статура диспропорциональное;
- шкіра дуже бліда. Іноді її називають мармурової;
- зниження тургору шкірного покриву;
- пастозність;
- м’язові структури розвиваються слабо;
- діти адінамічние і мляві;
- швидка стомлюваність;
- зниження артеріального тиску (особливо яскраво дана ознака проявляє себе при прогресуванні цього типу діатезу у дорослих);
- лімфовузли поступово збільшуються, але при пальпації вони не болючі;
- тимомегалия;
- спленомегалія;
- гепатомегалия;
- гіперплазія аденоїдів і мигдалин.
Нервово-артритичний тип
Нервово-артритичний діатез діагностується набагато рідше, ніж форми, зазначені вище. Але це не говорить про те, що не потрібно знати, як виглядає діатез цього типу.
Основа прогресування цього патологічного стану – порушення метаболізму спільно зі зниженням здатності печінки утилізувати непотрібні організму речовини.
Цей процес проявляється у людини спастическим, метаболічним, шкірним і нервово-артритичним синдромом.
Даний тип діатезу у дорослих провокує прогресування:
Неврастенічний синдром при нервово-артритичний діатезі проявляється такими ознаками:
- підвищене збудження;
- лякливість;
- занепокоєння;
- порушення сну;
- головний біль різного ступеня інтенсивності без видимої на те причини;
- СДУГ;
- заїкання;
- енурез.
Ознаки метаболічного синдрому:
- перехідні артралгії;
- салурія;
- дизуричні розлади;
- ацетонемічний синдром, що супроводжується блювотними позивами, гіпертермією, сильним зневодненням і інтоксикаційним синдромом.
Характерні прояви спастичного синдрому:
Ознаки шкірного синдрому:
- екзема;
- кропив’янка;
- нейродерміт;
- почесуха;
- набряк Квінке.
Діагностика
З огляду на те, що діатез не їсти самостійною нозологічною одиницею, хворі нерідко проходять лікування у таких вузьких фахівців:
- ревматолог;
- дерматолог;
- нефролог;
- гомеопат;
- оториноларинголог;
- невролог і інші.
Лабораторні методики діагностики патології:
Інструментальна діагностика:
- УЗД. В обов’язковому порядку даним методом необхідно перевірити наднирники, лімфовузли, печінка, тимус і селезінку;
- рентген.
Лікувальні заходи
Лікування діатезу лікарі призначають тільки після того, як буде точно підтверджений діагноз і визначено вид патології. Зазвичай для усунення симптомів досить застосувати немедикаментозні методи лікування:
- дієтотерапію;
- фізіотерапію;
- організацію оптимального режиму дня;
- дотримання правил гігієни.
Але все ж в деяких випадках для підвищення ефективності терапії призначають фармацевтичні препарати.
Лікування діатезу алергічного типу включає в себе:
- суворе дотримання дієти, в якій немає продуктів, що містять алергічні речовини;
- призначення антигістамінних фармацевтичних препаратів;
- призначення седативних засобів;
- прийом вітамінів з групи В;
- пробіотики;
- часто призначають мазь від діатезу, наприклад, бепантен;
- прийом ванн з різними компонентами рослинного походження. Звичайно додають дубову кору, ромашку, висівки і низку;
- курси УФО.
Лікування діатезу лимфатико-гіпопластичного типу:
- споживання в достатній кількості вітамінів. Часто призначають приймати різні вітамінні комплекси;
- масаж;
- гімнастика;
- загартовування організму;
- також важливо, щоб людина курсами брав адаптогени. Дані речовини можуть бути як синтетичного, так і рослинного походження.
Терапія при нервово-артритичний вигляді патології:
- дієтотерапія;
- вітаміни з групи В;
- гімнастика;
- споживання жовчогінних засобів, а також седативних.
Якщо у хворого розвинувся ацетонемічний синдром, то його необхідно лікувати якомога швидше. У такому випадку вдаються до таких лікувальних заходів:
- промивання шлунка;
- постановка клізми;
- парентеральная регидратация;
- в разі якщо немає нестримного блювання, можуть також вдатися до пероральної регідратації.
Важливо пам’ятати, що починати лікувати патологію потрібно відразу ж, як тільки з’явилися її перші симптоми. Тільки в такому випадку шанси на успіх терапії значно збільшуються, і хворий зможе повністю вилікуватися від діатезу.
Ретинопатія при цукровому діабеті
Діабетична ретинопатія – одне з найнебезпечніших ускладнень цукрового діабету, розвивається в результаті поразки судинної системи (сітчастої оболонки) очного яблука. Ця патологія (в різного ступеня вираженості) виникає у 90% хворих на ЦД.
Найчастіше ретинопатія – результат тривалого перебігу захворювання, але своєчасне обстеження органів зору (зокрема – очного дна) дозволяє виявити наявність судинних змін вже на самій ранній стадії діабету. Раніше виявлення патології допомагає вжити необхідних заходів для запобігання незворотних змін в структурах ока.
Організм намагається вирішити проблему кисневого дефіциту і клітинного харчування за допомогою формування нових капілярів. Такий процес називається пролиферацией , і його наявність означає прогресуючу стадію захворювання.
Аномальні кровоносні судини не можуть повноцінно вирішити проблему постачання тканин киснем, вони дуже крихкі і схильні до крововиливів.
Це призводить до утворення микротромбов і формування фіброзної тканини в області судинних крововиливів.
Дані процеси можуть призвести до:
- подальшого підвищення очного тиску;
- пошкодження зорового нерва;
- порушення дренажу внутрішньоочної рідини.
Запобігти подальшому пошкодження очей можуть тільки своєчасні клінічні заходи. Краще проводити лікування ретинопатії в профільних медичних центрах, що займаються виключно хворобами очей.
Повернутися до змісту
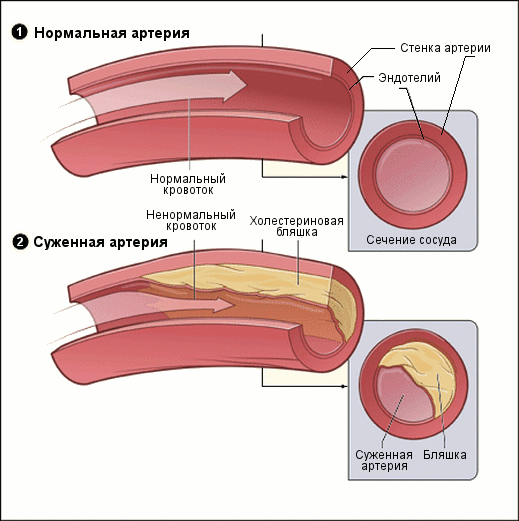 Прямі причини судинних порушень органів зору – порушення обмінних процесів, тобто головні прояви діабету. Дефіцит інсуліну і незатребувані вуглеводи в крові призводять до зменшення просвіту судин і через формування бляшок на їх стінках.
Прямі причини судинних порушень органів зору – порушення обмінних процесів, тобто головні прояви діабету. Дефіцит інсуліну і незатребувані вуглеводи в крові призводять до зменшення просвіту судин і через формування бляшок на їх стінках.
Кровотік в тканинах сповільнюється, зменшується кисневий обмін і надходження в клітини поживних речовин. В результаті деякі ділянки організму залишаються зовсім без кровопостачання, що призводить до дисфункції і некрозу. Особливо вразливими є нирки, нижні кінцівки, серцевий м’яз і органи зору.
Ретинопатія може розвинутися у хворих на ЦД вже через 3-5 років після початку хвороби, а через 10 років пацієнта може очікувати повна сліпота.
Особливо бурхливо і стрімко протікає захворювання у людей з СД 1 типу (інсулінозалежних хворих). При ЦД 2 типу патологічні зміни стосуються в основному центральної ділянки сітківки.
Крім хронічно підвищеного рівня цукру в плазмі крові, існують додаткові фактори ризику, які сприяють розвитку ретинопатії при діабеті:
Однак головні чинники впливу – це високий цукор і гіпертонія. Нормалізація цих показників знижує ризик розвитку ретинопатії і інших патологій органів зору в рази.
Повернутися до змісту
На початковій стадії ретинопатія не викликає відчутних проявів, в подальшому можуть розвиватися наступні симптоми:
- Туман перед очима, поява сліпих плям;
- «Мушки» перед очима;
- Крововиливи в склоподібне тіло;
- Погіршення показників зору.
Найбільш небезпечна форма діабету в плані швидкості розвитку ретинопатії – ювенільний (юнацький) діабет . Це спадкове захворювання, при якому ретинопатія може з фонової розвинутися до проліферативної за кілька місяців.
Можливі ускладнення і діагностика
Головне ускладнення ретинопатії – відторгнення сітківки ока внаслідок постійних крововиливів і недостатнього харчування. Це призводить до повної сліпоти, яка є незворотною. Відшарування сітківки внаслідок ретинопатії і інших діабетичних хвороб очей – основна причина сліпоти у дорослого населення в розвинених країнах.
Хворим на діабет рекомендується відвідувати офтальмолога не рідше разу на рік, а краще раз на півроку. Бажано, щоб спостереження вів офтальмолог, який спеціалізується на діабетиках. Таких лікарів можна знайти спеціалізованих медичних центрах для хворих на ЦД.
Рання діагностика дозволяє призначити адекватне консервативне лікування і уникнути оперативного втручання.
Методи лікування
Терапія діабетичної ретинопатії завжди комплексна і в ідеалі повинна проводитися спільно ендокринологом і окулістом.
Крім лікарських методів, які впливають на стабілізацію внутрішньоочного тиску і стан судинної системи ока, величезну роль відіграє правильне харчування і грамотна інсулінотерапія. У разі, якщо консервативні методики не дають позитивної динаміки, призначається радикальна терапія.
Консервативне лікування
Дієтотерапія при ретинопатії передбачає:

- Обмеження в раціоні тваринних жирів (краще повністю замінити їх на рослинні);
- Виняток з меню легкозасвоюваних вуглеводів (цукру, цукерок, здоби, варення і т.д.);
- Збільшення в раціоні продуктів з утриманням ліпотропних речовин (до таких продуктів відносяться риба, вівсяна крупа, сир);
- Збільшення кількості фруктів і овочів, крім картоплі.
Застосовується також вітамінотерапія: для органів зору першорядне значення мають вітаміни групи В, які можуть бути призначені в складі вітамінних комплексів, прийнятих перорально, або вводяться пацієнтам внутрішньом’язово. Як ангиопротекторов (речовин, що захищають судинні стінки) призначаються вітаміни Р, Е, С, препарати ангінін, Дицинон, Доксіум.
Радикальне лікування
Найбільш дієвий метод оперативного лікування – лазерна фотокоагуляція . Процедура представляє собою точкове припікання сітківки, що зупиняє появу нових капілярів.
Якщо провести лазерну коагуляцію своєчасно, це дозволить стабілізувати процес в 80% випадків.
Коагуляція призводить до заростання «зайвих» судин і сприяє збереженню зору на пізніх стадіях захворювання.
Хвороби шкіри при цукровому діабеті

Важкі метаболічні порушення, що лежать в основі патогенезу цукрового діабету (СД), призводять до змін майже у всіх органах і тканинах організму, в тому числі і в шкірі. Етіологія шкірних поразок при СД, безумовно, пов’язана з порушенням вуглеводного обміну і накопиченням відповідних продуктів порушеного метаболізму, що призводить до структурних змін в дермі, епідермісі, фолікулах і потових залозах.
Замінники цукру: види, користь і шкода, який краще, відгуки
У поєднанні з діабетичною полинейропатией, мікро- і макроангіопатії, порушенням місцевого і загального імунітету це призводить до появи різних видів висипки, пігментних плям, виразок, а також до гнійно-септичних ускладнень.
Шкіра хворих на ЦД піддається своєрідним змін загального характеру. При тяжкому перебігу хвороби вона стає грубою на дотик, тургор її знижується, розвивається значне лущення, особливо волосистої частини голови. Волосся втрачають свій блиск.
На підошвах і долонях виникають омозолелости, тріщини. Нерідко розвивається виражене жовте забарвлення шкірних покривів. Нігті деформуються і товщають за рахунок піднігтьового гіперкератозу.
Дифузне випадання волосся може бути симптомом погано контрольованого діабету.
Часто дерматологічні прояви можуть виступати в якості «сигнальних ознак» СД: свербіж шкіри, сухість слизових оболонок і шкіри, рецидивуючі шкірні інфекції (кандидоз, піодермії).
В даний час описано понад 30 видів дерматозів, які або передують СД, або розвиваються на тлі манифестного захворювання. Умовно їх можна розділити на 3 групи:
- Первинні – обумовлені діабетичними ангіопатіями і порушенням метаболічних процесів (діабетичні дерматопатія, ліпоїдний некробіоз, діабетичний ксантоматоз, діабетичні бульбашки і ін.).
- Вторинні – грибкові та бактеріальні інфекції.
- Дерматози, що викликаються препаратами, що застосовуються при лікуванні СД (екзематозні реакції, кропив’янка, токсидермія, постін’єкційні липодистрофии).
Як правило, діабетичні ураження шкіри мають тривалий і впертий перебіг з частими загостреннями і важко піддаються лікуванню.
Діабетична дерматопатія.
Найбільш часте ураження при діабеті виражається в появі на передній поверхні гомілок симетричних червонувато-коричневих папул діаметром 5-12 мм, які потім перетворюються в пігментовані атрофічні плями (частіше виявляється у чоловіків з великою тривалістю ЦД). Суб’єктивні симптоми відсутні, протягом тривалий, можуть зникати самостійно протягом 1-2 років. Патогенез пов’язаний з діабетичної мікроангіопатії. Специфічне лікування дерматопатія не проводиться.
Діабетичний міхур. Відноситься до рідкісних поразок шкіри при СД. Бульбашки виникають раптово, без почервоніння, на пальцях рук і ніг, а також на стопі.
Розміри варіюють від декількох міліметрів до декількох сантиметрів. Міхурна рідина прозора, іноді геморрагічна і завжди стерильна.
У більшості випадків бульбашки заживають без рубцювання через 2-4 тижні симптоматичного лікування.
Рубеоз. У дитячому та юнацькому віці у хворих на інсулінозалежний ЦД на шкірі лоба, щік (рідше – підборіддя) спостерігається гіперемія у вигляді невеликого рум’янцю, що іноді поєднується з порідіння брів.
Діабетична еритема. Протікає по типу ефемерних еритематозних плям, які спостерігаються в основному у чоловіків старше 40 років, які страждають на діабет протягом нетривалого часу.
Ці плями характеризуються великими розмірами, різкими межами, округлими обрисами і насиченою рожево-червоним забарвленням. Локалізуються в основному на відкритих шкірних покривах – обличчі, шиї, тилу кисті. Суб’єктивні відчуття або відсутні, або хворі скаржаться на легке поколювання.
Плями відрізняються досить нетривалим терміном існування (2-3 дні), зникають мимовільно.
Acanthosis nigricans. Характеризується ворсинчатими гіперпігментірованних разрастаниями, переважно в складках шиї і пахвовій западині. Хворі скаржаться на «брудну шкіру», яку неможливо відмити.
На самих виступаючих точках суглобів пальців іноді також є дрібні папули.
В основі патогенезу лежить вироблення печінкою інсуліноподібний фактор росту, які вступають в зв’язок з епідермальними рецепторами і викликають потовщення епідермісу і гіперкератоз.
Діабетична ксантома. Розвивається на тлі гіперліпідемії, причому основну роль відіграє збільшення вмісту в крові тригліцеридів. Жовтуваті бляшки локалізуються переважно на згинальних поверхнях кінцівок, на грудях, обличчі, шиї і складаються зі скупчення тригліцеридів і гістіоцитів.
Ліпоїдний некробіоз. Щодо рідкісний хронічний дерматоз, що характеризується осередкової дезорганізацією і ліпідної дистрофією колагену.
Інсулінозалежний ЦД є найбільш частою причиною ліпоїдного некробіозу і зустрічається у 1-4% таких хворих. Шкірні прояви можуть бути першими – і довгий час єдиними – проявами діабету.
Вважають, що у 18-20% хворих ліпоїдний некробіоз може виникнути за 1-10 років до розвитку типових симптомів діабету, у 25-32% хворих розвивається одночасно з цим захворюванням, проте у більшості (55-60%) СД передує поразці шкіри.
Прямої залежності вираженості клінічних проявів ліпоїдного некробіоза від тяжкості перебігу діабету не існує.
Захворювання може виникнути в будь-якому віці, однак найчастіше до нього схильні особи від 15 до 40 років (переважно жінки). Протікає на тлі інсулінозалежного діабету і характеризується великими одиничними вогнищами поразки на шкірі гомілок.
Захворювання зазвичай починається з появи невеликих синюшно-рожевих плям або гладких плоских вузликів округлих або неправильних обрисів, схильних до периферичного росту з подальшим формуванням чітко відмежованих, витягнутих по довжині овальних або поліциклічних индуративного-атрофічних бляшок.
Їх центральна частина (жовтувато-коричневого кольору) злегка западає, а крайова частина (синюшно-червона) трохи піднімається. Бляшки мають гладку поверхню, іноді лущиться по периферії.
Поступово центральна частина бляшок атрофується, на ній з’являються телеангіектазії, легка гіперпігментація, іноді виразки. Суб’єктивних відчуттів, як правило, немає. Біль виникає при виразці.
Зовнішній вигляд вогнищ настільки характерний, що зазвичай додаткових досліджень не потрібно. При атипових формах проводять диференційний діагноз з кільцеподібної гранульоми, саркоїдоз, Ксантоматоз.
Ефективного лікування в даний час немає. Застосовуються засоби, які нормалізують ліпідний обмін (Ліпостабіл, Клофібрат, Бензафлавін); поліпшують мікроциркуляцію (курантил, трентал, теонікол). Показані такі препарати, як Аевіт, діпромоній, Нікотинамід, ангіотрофіном. Ефективно внутріочаговое введення кортикостероїдів, інсуліну, гепарину.
Зовнішньо: аплікації 25-30% розчину Димексиду, нанесення троксевазіновой, гепариновой мазей, накладення оклюзійних пов’язок з фторвмісними кортикостероїдними мазями. Фізіотерапія: фонофорез гідрокортизону, електрофорез аевіта, Тренталу.
Лазеротерапія: при виразці іноді вдаються до оперативного втручання (видалення вогнищ з наступною шкірною пластикою).
Сверблячідерматози (свербіж шкіри, нейродерміт). Часто є першими ознаками діабету. Чи не спостерігається прямої залежності між тяжкістю СД і інтенсивністю свербіння.
Навпаки: помічено, що найбільш сильний і завзятий свербіж спостерігається при прихованій і легкої формах діабету.
У більшості пацієнтів свербіж шкіри передує розвитку не тільки ураження шкіри при СД, а й самому встановленню діагнозу (від 2 місяців до 7 років). Рідше свербіж розвивається вже на тлі встановленого і леченого СД.
Переважною локалізацією є складки живота, пахові, меж’ягодічная, ліктьові. Поразки часто односторонні.
Грибкові ураження шкіри. Найбільш часто розвивається кандидоз, зазвичай викликається Candida albicans.
Найчастіше зустрічається в літньому віці і у огрядних пацієнтів з переважною локалізацією вогнищ в області геніталій і великих складок шкіри, міжпальцевих складок, слизових оболонок (вульвовагініт, баланопастіт, Ангулярний хейліт). Кандидомикоз може грає роль «сигнального симптому» СД.
Кандидоз будь-якої локалізації починається з сильного і наполегливої свербіння, в подальшому до нього приєднуються об’єктивні ознаки захворювання. Спочатку в глибині складки з’являється білувата смужка мацерированного рогового шару, формуються поверхневі тріщини і ерозії.
Поверхня ерозій – волога, блискуча, синюшно-червоного кольору, облямована білим обідком. Навколо основного вогнища з’являються «відсівання», представлені дрібними поверхневими бульбашками і пустулами. Розкриваючись, ці елементи перетворюються в ерозії, також схильні до зростання і злиття.
Діагноз підтверджується при мікроскопічному або культуральному дослідженні.
Для місцевого лікування застосовуються перевірені часом, прості і доступні засоби – спиртові або водні (останні краще для великих складок) розчини анілінових барвників: метиленової синьки (2-3%), зеленки (1%), а також рідина Кастеллани, мазі і пасти , що містять 10% борної кислоти.
З місцевих антімікотіков можна використовувати практично будь-які у вигляді 1-2% кремів, мазей, розчинів. Зовнішні засоби застосовують до повного дозволу шкірних вогнищ, а потім ще протягом одного тижня. З системних антимикотиков застосовуються флуконазол, ітраконазол або кетоконазол.
Флуконазол призначають по 150 мг / добу одноразово, при торпидном перебігу, по 150 мг / добу 1 раз на тиждень протягом 2-3 тижнів. Препарат призначають по 100 мг / добу протягом 2 тижнів або по 400 мг / добу протягом 7 днів. Кетоконазол призначають по 200 мг / добу протягом 1-2 тижнів.
Доцільність призначення системних антимикотиков визначається ефективністю, попередньої терапії, мотивацією пацієнта, який бажає якомога швидше позбутися від проявів хвороби, а також доступністю препаратів.
Інфекційні захворювання. Бактеріальні ураження шкіри зустрічаються у хворих на ЦД значно частіше, ніж в популяції і важко піддаються лікуванню. Діабетичні виразки стопи є найбільш грізним ускладненням і можуть призводити до ампутації кінцівки і навіть летального результату.
Піодермії, фурункули, карбункули, флегмони, рожа, паронихии і панариції найчастіше викликаються стафілококової і стрептококової флорою.
Приєднання інфекційно-запальних захворювань шкіри, як правило, призводить до важких і тривалих декомпенсації діабету і збільшує потребу організму в інсуліні. Діагноз повинен бути підтверджений отриманням культури з визначенням чутливості до антибіотиків.
Хворому призначають перорально діклоксаціллін або еритроміцин (при наявності алергії до пеніциліну). Прийом діклоксаціллін – основний метод лікування амбулаторних хворих, оскільки до нього чутливі 97% мікроорганізмів.
Чи не нагноившиеся поразки можна також лікувати за допомогою застосування тепла місцево. При флуктуації фурункул необхідно розкрити і дренувати. Великі абсцеси іноді вимагають розсічення і дренування.
На закінчення слід зазначити, що ураження шкіри при діабеті є на сьогоднішній день поширеними станами, досить часто зустрічаються в клінічній практиці.
Лікування їх має певні труднощі і має починатися з ефективного контролю за рівнем цукру в крові і відпрацюванням адекватної схеми прийому антидиабетических препаратів.
Без корекції вуглеводного обміну у цієї групи пацієнтів всі лікувальні заходи малоефективні.